زگیل تناسلی چیست ؟ از کجا می آید و با ما چه میکند؟ چطور بهترین دکتر برای درمان زگیل تناسلی را پیدا کنیم؟
دکتر دیانا حسینی بهترین پزشک زگیل تناسلی در مشهد شما را به طور کامل راهنمایی خواهند کرد.
در این صفحه قصد داریم همه چیز درباره زگیل تناسلی را شرح دهیم . از ایجاد تا درمان زگیل تناسلی ، و در انتها هم بهترین دکتر زگیل تناسلی در مشهد و بهترین کلینیک زگیل تناسلی را به شما معرفی خواهیم کرد.
همه افرادی که از نظر جنسی فعال هستند در برابر عوارض HPV از جمله زگیل تناسلی آسیب پذیر هستند.
میتوانید فایل کامل PDF این مقاله را از اینجا دانلود کنید دانلود
این علائم به این معنی است که شما ممکن است زگیل تناسلی داشته باشید :
- یک یا تعداد بیشتر توده یا توده بدون درد در اطراف واژن، آلت تناسلی یا زگیل مقعد
- خارش یا خونریزی از ناحیه تناسلی یا مقعد
- - شریک جنسی که زگیل تناسلی دارد، حتی اگر علائمی نداشته باشید
ویروس پاپیلومای انسانی (HPV) یکی از شایع ترین علل بیماری های مقاربتی در مردان و زنان در سراسر جهان، به ویژه در کشورهای در حال توسعه است.
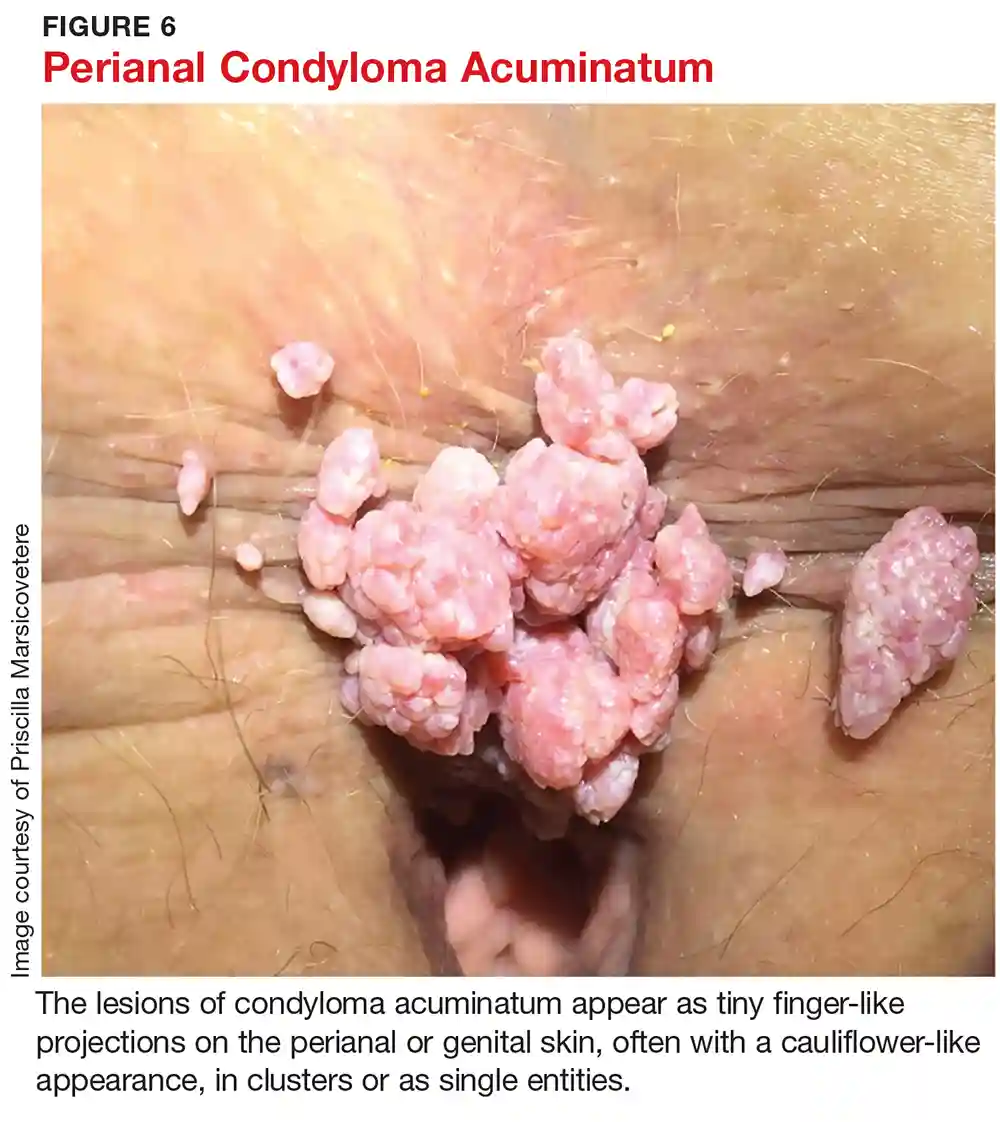
شایع ترین تظاهرات HPV در ناحیه تناسلی زگیل های آنوژنیتال یا کندیلوماتا آکومیناتا است.
این ضایعات به صورت پاپول، ندول یا رشد نرم، رشتهای، صورتی، بیحرکت یا ساقهدار ظاهر میشوند. معمولاً رشد اگزوفیتیک شبیه به گل کلم وجود دارد و معمولاً بدون علامت است.
بنا به توصیه دکتر دیانا حسینی، بهترین دکتر زگیل تناسلی مشهد استفاده از لیزر برای درمان زگیل تناسلی میتواند برای شما مزایای زیادی نسبت به سایر گزینه های درمانی داشته باشد.
مزایای لیزر برای درمان زگیل تناسلی نسبت به سایر روش ها :
دقت بالای لیزر :
درمان با لیزر امکان درمان و حذف دقیق مناطق آلوده به HPV و زگیل تناسلی را فراهم میکند. به همین دلیل در استفاده از لیزر برای درمان زگیل های تناسلی آسیب به بافت های سالم اطراف به حداقل میرسد. همچنین لیزر را میتوان به گونه ای تنظیم کرد که دقیقا روی زگیل ها متمرکز شود و خطر ایجاد اسکار و جای زخم و یا سایر عوارض را کاهش دهد. دکتر دیانا حسینی به عنوان بهترین پزشک زگیل تناسلی در مشهد تمام موارد فوق را در هنگام انجام لیزر درمانی برای درمان زگیل های تناسلی مد نظر قرار میدهند.

اثربخشی بسیار زیاد لیزر :
استفاده از لیزر برای درمان زگیل های تناسلی اغلب بسیار موثر است. با استفاده از قدرت بالای لیزر میتوان به طور کامل زگیل های تناسلی را از بین برد. لیزر میتواند باعث حذف کامل زگیل ها در یک جلسه یا چند جلسه، بسته به شدت بیماری شود.
به حداقل رساندن خونریزی در درمان با لیزر :
لیزر درمانی باعث کاهش خونریزی در طول حذف زگیل های پوستی میشود. لیزر با از بین بردن همزمان بافت زگیل و رگ های کوچک داخل آن خطر خونریزی را بشدت کاهش میدهد. این مزیت لیزر باعث میشود که لیزر را گزینه ای مناسب برای افراد مبتلا به اختلالات خونریزی یا کسانی که مستعد خونریزی بیش از حد هستند، تبدیل کند.
کاهش عود و بازگشت زگیل های تناسلی پس از درمان با لیزر :
تحقیقات انجام شده در خصوص لیزر درمانی، نتایج امیدوارکننده ای را در کاهش میزان عود مجدد بیماری زگیل تناسلی نشان داده است. با از بین بردن موثر و کامل بافت زگیل تناسلی، لیزر درمانی در کلینیک درمان زگیل تناسلی مشهد میتواند در جلوگیری از رشد مجدد و به حداقل رساندن احتمال بازگشت بیماری در آینده نقش بسیار مهمی داشته باشد. در نتیجه به وسیله لیزر شما درمان کامل با کمترین احتمال بازگشت را خواهید داشت.
انجام سرپایی لیزر بدون نیاز به بستری :
درمان زگیل تناسلی با لیزر در کلینیک درمان زگیل تناسلی دکتر دیانا حسینی به صورت سرپایی انجام میشود، به این صورت که میتوانید در همان روز به خانه یا محل کار خود بازگردید. این مزیت لیزر باعث میشود که گزینه بسیار مناسبی برای درمان زگیل های تناسلی باشد، زیرا شما را از بستری شدن در بیمارستان بی نیاز میکند.
دوران نقاهت بسیار کوتاه در درمان با لیزر :
درمان لیزر معمولاً در مقایسه با سایر روش های جراحی شامل کوتاه ترین زمان استراحت است. در حالی که ممکن است پس از درمان مقداری ناراحتی یا قرمزی در محل حذف زگیل ها ایجاد شود، اما شما معمولاً میتوانید فعالیت های عادی خود را در مدت کوتاهی از سر بگیرید. درمان زگیل تناسلی با لیزر نیازمند طی کردن کمترین دوران نقاهت برای شماست.
لیزر مناسب برای زگیل های نواحی مختلف بدن :
لیزر درمانی را میتوان برای حذف و درمان زگیل تناسلی در نقاط مختلف از جمله اندام تناسلی، ناحیه مقعد یا نواحی مجاور استفاده کرد. تطبیق پذیری و دقت بالای لیزر درمان زگیل های تناسلی امکان درمان موثر و کامل در مکان های مختلف بدن را فراهم میکند و شما را از حذف کامل زگیل ها مطمئن میکند.
به عنوان جمع بندی این نکته را یادآور میشویم که درمان زگیل تناسلی با لیزر بهترین گزینه برای درمان زگیل های تناسلی برای شما بانوان مشهدی است. به شما اطمینان میدهیم لیزر با نکات مثبتی که دارد چنانچه توسط دکتر زگیل تناسلی حاذق انجام شود، از بین گزینه های مختلف موجود برای درمان زگیل های تناسلی بهترین و کاملترین گزینه درمان است.
چند نکته از دکتر دیانا حسینی، دکتر زگیل تناسلی در مشهد در خصوص زگیل های تناسلی :
- بیش از نیمی از افراد فعال جنسی در طول زندگی خود به HPV آلوده میشوند.
- بخش های تناسلی علیرغم خوش خیم بودن، به دلیل عدم درمان موثر، با بار بیماری و کاهش کیفیت زندگی همراه است.
- واکسن های پیشگیری کننده عفونت HPV که شایع ترین واکسن های پرخطر و کم خطر را هدف قرار میدهند، در برنامه ملی ایمن سازی بسیاری از کشورها در سال 2008 گنجانده شده اند.
- مطالعات نشان میدهند که برنامه واکسیناسیون عمومی HPV در کاهش قابل توجه شیوع زگیل تناسلی در بین بیماران واجد شرایط واکسن در کشورهایی که به طور موثر برنامه واکسیناسیون را دنبال میکنند موثر بوده است.
در هند، سرطان دهانه رحم مرتبط با عفونت ویروس پاپیلومای انسانی (HPV) عامل اصلی مرگ و میر ناشی از سرطان در میان زنان است. ما در بهترین کلینیک فوق تخصصی درمان زگیل تناسلی در مشهد زیر نظر دکتر دیانا حسینی دکتر زگیل تناسلی مشهد تا کسب بهترین نتیجه درمان و درمان قطعی زگیل تناسلی با لیزر در کنار شما خواهیم بود.
زگیل تناسلی را بشناسیم ؟
زگیل تناسلی زائده های نرمی هستند که روی اندام تناسلی ظاهر میشوند. زگیل های تناسلی میتوانند باعث درد، ناراحتی و خارش شوند. آنها یک عفونت مقاربتی (STI) هستند که توسط سویه های کم خطر ویروس پاپیلومای انسانی (HPV) ایجاد میشود. این سویه ها، HPV 6 و HPV 11، متفاوت از سویه های پرخطری هستند که میتوانند منجر به دیسپلازی دهانه رحم و سرطان شوند. بر اساس گزارش مرکز کنترل و پیشگیری از بیماری ها (CDC)، HPV شایع ترین بیماری در بین همه بیماری های مقاربتی است. ( درباره درمان عفونت های واژن و رحم زنان در مشهد آن اینجا بخوانید )

با توجه به این که امروزه در کشور ما یکی از شایعترین مشکلات و عفونت های رحمی واژن زنان ابتلا به HPV یا ویروس پاپیلومای انسانی که عامل ایجاد زگیل تناسلی است میباشد در ادامه شما را به شکل کامل تری با عفونت های رحمی زنانه که در ارتباط با HPV هستند آشنا میکنیم.
ویروس پاپیلومای انسانی (HPV) یک عفونت شایع مقاربتی است که میتواند هم مردان و هم زنان را درگیر کند. با این حال، عفونت های HPV به دلیل خطرات فراوانی که برای سلامت جنسی بانوان دارد، میتواند پیامد ها و چالش های زیادی برای بانوان داشته باشد. در ادامه همراه با دکتر دیانا حسینی بهترین پزشک زگیل تناسلی زنان مشهد رابطه بین HPV و عفونتهای مختلف در بانوان را بررسی خواهیم کرد.

عفونت HPV چگونه منتقل میشود؟
HPV عمدتاً از طریق تماس جنسی، از جمله رابطه جنسی واژینال، مقعدی و دهانی منتقل میشود. حتی اگر علائم و نشانه های قابل مشاهده ای از عفونت در شریک جنسی شما وجود نداشته باشد، باز هم ممکن است او به HPV مبتلا باشد و بیماری را به شما هم منتقل کند. ( بهترین متخصص HPV زنان مشهد )
استفاده از روش های مرسوم پیشگیری از بارداری، مانند کاندوم، میتواند تا حدودی به کاهش خطر انتقال HPV کمک کند، اما به طور قطع از انتقال بیماری به شما پیشگیری نخواهد کرد.
چطوری زگیل تناسلی میگیریم ؟
انواع خاصی از HPV میتوانند باعث ایجاد زگیل تناسلی در شما شوند که در حقیقت این زگیل ها، نوع غیر سرطانی روی اندام تناسلی هستند. در زنان، این زگیل ها میتوانند در ناحیه فرج، دهانه رحم، واژن یا مقعد ایجاد شوند. زگیل های تناسلی ممکن است باعث خارش و ایجاد درد در شما شوند و حضور آنها روی پوست به طور کلی برای هیچکس خوشایند نیست.
زگیل های تناسلی معمولاً توسط انواع کم خطر HPV (مانندHPV 6 و 11) ایجاد میشوند. این نوع از ویروس با انواع HPV پرخطر که میتواند منجر به سرطان دهانه رحم شود متفاوت است.
چگونه به سرطان دهانه رحم مبتلا میشویم ؟
اگر به طور مداوم و طولانی مدت به انواع پرخطر HPV، مانندHPV 16 و 18، مبتلا باشید و برای درمان خود کاری نکنید، احتمالا این قضیه مهم ترین عامل خطر برای ایجاد سرطان دهانه رحم در شما خواهد بود. انواع پرخطر HPV میتوانند باعث ایجاد تغییراتی در سلول های دهانه رحم شوند و منجر به ایجاد ضایعات پیش سرطانی شوند که در صورت عدم درمان، ممکن است در طول زمان به سرطان دهانه رحم تبدیل شوند.
غربالگری منظم سرطان دهانه رحم، مانند پاپ اسمیر یا آزمایش HPV، میتواند این تغییرات پیش سرطانی را تشخیص دهد و با مداخله به موقع احتمال ایجاد سرطان در شما را به طور چشمگیری کاهش دهد. دکتر دیانا حسینی بهترین دکتر HPV زنان مشهد با انجام آزمایشات دقیق شما را در بازگرداندن سلامتی یاری خواهند کرد.
سایر سرطان های مرتبط با HPV :
به جز سرطان دهانه رحم ، ابتلا به HPV با انواع دیگر سرطان در زنان از جمله سرطان واژن، فرج، مقعد و سرطان دهان و گلو در ارتباط است. مشابه سرطان دهانه رحم، این سرطان ها معمولاً به دلیل عفونت مداوم و در زمان طولانی و بدون مراجعه برای درمان موثر با انواع پرخطر HPV ایجاد میشوند. ( سرطان های مرتبط با زگیل تناسلی )
چطوری از HPV پیشگیری کنیم ؟
واکسیناسیون یک روش موثر برای پیشگیری از ابتلا به HPV و عوارض مرتبط با آن در زنان و مردان است. واکسن هایی مانند Gardasil و Cervarix که انواع خارجی هستند و پاپیلوگارد که نوع ایرانی واکسن زگیل تناسلی است شما را در برابر شایع ترین انواع پرخطر HPV که باعث سرطان دهانه رحم میشوند محافظت میکنند.
این واکسنها معمولاً برای دختران و پسران در سالهای اولیه نوجوانی توصیه میشوند، اما میتوانند برای زنان جوان تا سن 26 سالگی نیز تجویز شوند. رعایت نکات ایمن در روابط جنسی ، مانند استفاده مداوم از کاندوم، میتواند به کاهش خطر انتقال HPV کمک کند.
چطوری HPV رو درمان کنم ؟
واقعیت این است که هیچ درمان مشخصی برای خود عفونت HPV وجود ندارد، اما بیماری هایی که ایجاد میکند مثل زگیل های ناحیه تناسلی یا ضایعات پیش سرطانی دهانه رحم را میتوان به خوبی مدیریت و حتی درمان کرد. زگیل تناسلی را میتوان با داروهای موضعی، لیزر درمانی زگیل های تناسلی ، الکتروسرجری، کرایوتراپی (انجماد) یا برداشتن به روش جراحی به طور کامل حذف کرد. بسته به شدت بیماری، ضایعات پیش سرطانی دهانه رحم را میتوان از طریق روش های مختلفی از جمله کرایوتراپی، روش برداشتن الکتروسرجری حلقه (LEEP) یا بیوپسی مخروطی شکل از دهانه رحم درمان کرد. ( درمان HPV با لیزر )
اگر چه روش های سنتی دیگری هم برای درمان زگیل تناسلی و اچ پی وی وجود دارد. روش هایی مانند استفاده از قارچ گانودرما و قارچ شیتاکه.
در سالهای اخیر، استفاده از مکملهای طبیعی مانند قارچ شیتاکه و گانودرما برای درمان عفونتهای ویروسی از جمله اچ پی وی و زگیل تناسلی بسیار مورد توجه قرار گرفته است. این قارچها به دلیل خواص تقویت سیستم ایمنی و ضد ویروسی که به آنها نسبت داده میشود، در طب سنتی و مکمل مورد استفاده قرار میگیرند.
مکمل های خوراکی از قارچ گانودرما به نام کپسول گانوسان و همچنین قارچ شیتاکه تولید شده است که میتواند مورد استفاده قرار گیرد.
آیا HPV باعث ایجاد عفونت در زنان میشود؟
بله، ویروس پاپیلومای انسانی (HPV) میتواند باعث ایجاد بیماری در زنان شود. HPV یک عفونت مقاربتی است که میتواند هم مردان و هم زنان را درگیر کند. هنگامی که یک زن از طریق تماس جنسی در معرض HPV قرار میگیرد، این ویروس میتواند سلول های دهانه رحم، واژن، فرج، مقعد یا سایر نواحی تناسلی او را آلوده کند.
در بعضی موارد، عفونت HPV در زنان گذرا است و بدون ایجاد علائم یا عارضه خود به خود برطرف میشود. با این حال در سایر موارد بیماری ادامه مییابد و منجر به مشکلات سلامتی مختلفی میشود. چند نمونه از این مشکلات ایجاد شده توسط HPV را در ادامه برایتان بازگو میکنیم :
منظور از ضایعه های پیش سرطانی دهانه رحم و سرطان دهانه رحم چیه؟
عفونت مداوم با انواع پرخطر HPV مانند 16 و 18 میتواند باعث تغییراتی در سلول های دهانه رحم شود. این تغییرات که به نام دیسپلازی دهانه رحم شناخته می شود، میتواند از خفیف تا شدید متغیر باشد. در صورت عدم درمان، دیسپلازی شدید میتواند در طول زمان به سرطان دهانه رحم تبدیل شود. غربالگری منظم سرطان دهانه رحم، مانند پاپ اسمیر یا آزمایش HPV، برای تشخیص و مدیریت این تغییرات پیش سرطانی ضروری است.
توجه به این نکته مهم است که همه عفونت های HPV منجر به علائم قابل توجه یا عوارض سلامتی نمیشوند. در واقع، بیشتر عفونت های HPV بدون ایجاد آسیب طولانی مدت، خود به خود از بین میروند. با این حال، برخی از انواع پرخطر HPV پتانسیل ایجاد مشکلات جدی تری برای سلامتی دارند که بر اهمیت غربالگری منظم و واکسیناسیون تاکید میکند.
نتایج غیر طبیعی تست پاپ :
پس از انجام غربالگری برای سرطان دهانه رحم، مانند تست پاپ اسمیر، ممکن است ناهنجاری ها و موارد غیر طبیعی در سلول های دهانه رحم دیده شود. این ناهنجاری ها احتمالا نشان دهنده وجود HPV یا تغییرات پیش سرطانی است. ممکن است برای ارزیابی و بررسی بیشتر و همچنین میزان تغییرات ایجاد شده در بافت های شما ، آزمایشهای بیشتری مانند آزمایش HPV یا کولپوسکوپی مورد نیاز باشد. در کلینیک فوق تخصصی درمان زگیل تناسلی دکتر دیانا حسینی بهترین دکتر عفونت رحم و واژن زنان مشهد بررسی دقیق دهانه رحم توسط دستگاه کلپوسکوپی انجام میشود. ( برای مقاله مربوط به انجام کلپوسکوپی در مشهد اینجا را بخوانید )
علائم زگیل تناسلی از نظر دکتر دیانا حسینی بهترین متخصص زگیل تناسلی در مشهد :
زگیل تناسلی در نواجی از بدن مانند فرج، دیوارههای واژن، ناحیه بین دستگاه تناسلی خارجی و مقعد، مقعد و در کانال و دهانه رحم رشد میکند.
در مردان، ممکن است در نوک یا ساقه آلت تناسلی، کیسه بیضه یا مقعد ایجاد شوند.
زگیل تناسلی همچنین میتواند در دهان یا گلوی فردی که با یک فرد آلوده تماس جنسی دهانی داشته است ایجاد شود.
علائم و نشانه های زگیل تناسلی عبارتند از:
تورم های کوچک، گوشتی، قهوه ای یا صورتی در ناحیه تناسلی شما شکلی شبیه گل کلم که به دلیل نزدیکی چند زگیل به هم ایجاد میشود خارش یا ناراحتی در ناحیه تناسلی شما خونریزی با مقاربت زگیل تناسلی میتواند بسیار کوچک باشد.

علت زگیل تناسلی چیست؟
به گفته مؤسسه ملی سرطان، حدود 90 درصد منبع مطمئن زگیل تناسلی ناشی از نوع کم خطر HPV 6 و 11 است. 30 تا 40 گونه از HPV وجود دارد که به طور خاص بر اندام تناسلی تأثیر میگذارد، اما فقط تعداد کمی از این گونه ها باعث ایجاد زگیل تناسلی میشوند. ویروس HPV از طریق تماس پوست به پوست بسیار قابل انتقال است، به همین دلیل است که به عنوان یک بیماری مقاربتی شناخته میشود.
در واقع، HPV آنقدر رایج است که منبع معتبر CDC میگوید اکثر افراد فعال جنسی در برخی مواقع به آن مبتلا میشوند. با این حال، ویروس همیشه منجر به عوارضی مانند زگیل تناسلی نمیشود. در واقع، در بیشتر موارد، ویروس بدون ایجاد هیچ مشکلی برای سلامتی خود به خود از بین میرود. زگیل تناسلی معمولاً توسط سویههای HPV ایجاد میشود که با سویههایی که باعث ایجاد زگیل روی دستها یا سایر قسمتهای بدن میشوند، متفاوت است. ما در کلینیک فوق تخصصی لیزر درمانی زگیل تناسلی در مشهد تحت نظر دکتر دیانا حسینی دکتر زگیل تناسلی در مشهد تا کسب بهترین نتیجه درمان از زگیل تناسلی در کنار شما خواهیم بود .
نحوه انتقال زگیل تناسلی
ویروس زگیل تناسلی میتواند حتی زمانی که هیچ زگیل قابل مشاهده ای وجود نداشته باشد منتقل شود. بسیاری از افراد مبتلا به این ویروس علائمی ندارند اما همچنان آن را منتقل میکنند. اگر زگیل تناسلی دارید، شرکای جنسی فعلی شما باید آزمایش شوند زیرا ممکن است زگیل داشته باشند و از آن اطلاعی نداشته باشند. پس از ابتلا به عفونت، گاهی هفته ها تا چندین ماه طول میکشد تا علائم ظاهر شوند. 
شما ممکن است از راه های زیر به زگیل تناسلی مبتلا شوید :
تماس پوست به پوست، از جمله رابطه جنسی واژینال و مقعدی، به اشتراک گذاشتن وسایل جنسی رابطه جنسی دهانی، اما این مورد نادر است. ویروس همچنین میتواند از مادر در هنگام تولد به نوزاد منتقل شود، اما نادر است.
بوسیدن و وسایل مشترک مانند حوله، کارد و چنگال، فنجان یا صندلی توالت عموما باعث اتتقال زگیل تناسلی نمیشوند.
چگونه از انتقال زگیل تناسلی جلوگیری کنیم ؟
شما میتوانید با رعایت نکاتی جلوی انتقال زگیل تناسلی را بگیرید:
استفاده ازکاندوم هر بار که رابطه جنسی دارید یک راه کمک کننده برای پیشگیری از انتقال HPV به شماست. اما اگر ویروس در پوستی باشد که توسط کاندوم محافظت نشده باشد همچنان این امکان وحود دارد که با وجود کاندوم هم به شما منتقل شود.
رفع و درمان قطعی زگیل تناسلی با لیزر در مشهد
لیزر یکی از روش های پرکاربرد برای درمان زگیل تناسلی است که اخیرا مورد استقبال بیماران بسیاری قرار گرفته است. به عنوان روشی نوین درمان قطعی زگیل تناسلی در مشهد توانسته رضایت بالایی را جلب کند. در این روش دکتر دیانا حسینی، دکتر درمان زگیل تناسلی مشهد با اشعه لیزر co2 بافت زگیل تناسلی را از بین میبرند و معمولا از آن برای زائده های بزرگ استفاده میکنند. درمان قطعی زگیل تناسلی با لیزر به دلیل سهولت در مقایسه با روش های دیگر یکی از بهترین گزینههایی است که میتوان انتخاب کرد. همچنین میتوانید مقاله مربوط به نحوه انتخاب بهترین دکتر زگیل تناسلی در مشهد را مطالعه کنید تا در فرآیند انتخاب پزشک متخصص برای درمان زگیل تناسلی به شما کمک کند.
برداشتن زگیل تناسلی با لیزر در مشهد
درمان زگیل تناسلی با لیزر شامل تاباندن مستقیم پرتوهای فروسرخ بر روی زگیل ها میباشد، که برداشتن زگیل تناسلی و درمان آن به سرعت انجام میشود. لیزر بیشتر برای درمان زگیل های بزرگتر ناحیه تناسلی کاربرد دارد، اما به علت سهولت نسبت به سایر روش ها، بیشتر مورد استقبال بیماران قرار میگیرد. لیزر CO2 قادر است از ضایعات کوچک گرفته تا ضایعات بزرگ و قطور را به سرعت از بین ببرد.
آیا لیزر زگیل موجب پخش شدن زگیل میشود ؟
خیر،
تصور برخی افراد از لیزر این است که انجام آن میتواند موجب پخش شدن ویروس به نواحی اطراف شده و موجب عود مجدد بیماری گردد. که این تصور کاملاً اشتباه است. امروزه دستگاه های لیزر مجهز به دستگاه های مکشی وکیوم است که دود حاصل از تابش لیزر بر روی زگیل را به سرعت به خود جذب کرده و به بیرون از محیط میفرستد، در نتیجه ویروس بیماری به دیگر نواحی منتقل نمیشود.
مزیت استفاده از دستگاه وکیوم همراه با انجام لیزر نگرانی برخی بیماران از این بابت است که غبار حاصل از تراشیدن زگیل هنگام لیزر پخش شده و موجب انتقال ویروس به سایر نواحی بدن به خصوص گلو و ریه شود.
ما در کلینیک فوق تخصصی دکتر دیانا حسینی به دلیل اهمیت بالا به سلامت مراجعین عزیز و کادر درمان خود با تهیه دستگاه هود و فیلتر هوای تصفیه کننده در محیط کلینیک و همچنین در نزدیکی سر مراجعه کنندگان گرامی در هنگام لیزر احتمال ایجاد مشکل را به صفر میرساند.
آیا لیزر زگیل تناسلی کل ویروس را از بدن از بین برده و نوعی درمان قطعی خواهد بود؟
این نکته حائز اهمیت است که این ويروس وقتى وارد بدن شود ممکن است براى هميشه در بدن باقى بماند و هرگاه ايمنى يا مقاومت بدن كاهش یابد مجددا ويروس فعال ميشود.
در اين زمينه با مصرف داروى ضد ويروس و از بين بردن زگيل هاى حاوى ويروس كمك به قوى شدن بدن و سركوب ويروس ميشود.
اما نكته مهم تر در انتقال ويروس از يك فرد به فرد ديگر است که يكى از راههاى انتقال ویروس زگیل تناسلی میباشد که از طريق تماس مستقيم با بدن فرد دچار زگيل تناسلی است.
اين نكته را ما اكثرا در زنان و شوهران ميبينيم که وقتى يكى از آنها گرفتار ميشود ديگرى هم از طريق تماس بدن به بدن دچار زگيل تناسلی و ويروس HPV ميشود.
اينجا است كه برداشتن زگيل تناسلی حاوى ويروس كمك به جلوگيرى از انتشار آن نموده و پس از مشاوره با دکتر زگیل تناسلی در اين زمينه و برداشتن زگيل با ليزر مانع از گسترش بيمارى به ديگران ميشوید.
فواید انجام لیزر زگیل تناسلی در مشهد :
فایده لیزر کردن زگیل تناسلی این است که قابلیت نفوذ لیزر در عمق، امکان تهاجم کامل تری را به ویروس پاپیلومای انسانی فراهم میکند و موجب شده تا لیزر درمانی، روش مورد انتخاب برای درمان افراد دارای ضعف ایمنی باشد. لیزر زگیل تناسلی از سوی مجله دانشکده پزشکی اصفهان و تهران نیز تایید شده است.
بر اساس مطالعات دانشگاه علوم پزشکی اصفهان، میزان پاکسازی زگیل تناسلی توسط لیزر CO2 حدود دو برابر موثر تر از کرایوتراپی در درمان زگیل تناسلی است .
میزان عود زگیل تناسلی در افرادی که لیزر میکنند کمتر از کسانی است که که کرایو میکنند.
به عبارت ساده تر خیلی اوقات برای پاکسازی یک زگیل نیاز به دو یا تعداد بیشتری جلسات کرایوتراپی است و گاهی اصلا پاسخگو نبوده و نیاز به تغییر روش درمان هست، در حالی که در درمان با لیزر در همان جلسه اول زگیل از بین خواهد رفت و عود نخواهد کرد.
متاسفانه تصور اشتباهی وجود دارد که دود ناشی از لیزر باعث پخش شدن ویروس میشود، در حالی که با وجود دستگاه وکیوم که دود ناشی از لیزر را بطور همزمان به داخل خود کشیده و بعد از تصفیه توسط فیلترهای نانو، از فضای محیط کار خارج میکند این نگرانی بی مورد است.
به عبارتی لیزر با استفاده ی همزمان از دستگاه وکیوم باعث انتشار و پخش شدن ویروس به دیگر نقاط بدن نخواهد شد.
لینک مقاله :
https://www.magiran.com/paper/988382
نکاتی در خصوص درمان زگیل تناسلی با لیزری :
لیزرها انرژی نوری تولید میکنند که توسط آب درون بافتهای زگیل جذب میشود و منجر به آسیب حرارتی و در نتیجه فرسایش میشود.
لیزر دی اکسید کربن رایج ترین نوع لیزر مورد استفاده برای درمان زگیل تناسلی است.
مزایای درمان و حذف زگیل تناسلی با لیزر :
مزیت اصلی استفاده از لیزر به جای چاقوی جراحی روی ناحیه تناسلی این است که لیزر آناتومی طبیعی ناحیه تناسلی را بهتر حفظ میکند.
درمان با لیزر برای ضایعات گسترده یا چند کانونی ترجیح داده می شود.
در چنین مواردی، برداشتن جراحی نامطلوب است، زیرا مناطق وسیعی از پوست ناحیه تناسلی باید برداشته شود.
لیزر همچنین برای درمان زگیل های واژن مفید است، زمانی که برداشتن جراحی از نظر فنی چالش برانگیز است یا امکان پذیر نیست.
محل زگیل تناسلی آنوژنیتال اپیتلیال است. بنابراین، تبخیر فقط باید تا سطح درم سطحی (پاپیلاری) انجام شود و نه عمیق تر.
تشکیل اسکار زمانی رخ می دهد که پرتو لیزر بیش از حد عمیق نفوذ کند.
نکاتی در خصوص مراقبت پس از درمان زگیل تناسلی با لیزر :
پس از درمان با لیزر، مدیریت درد و توجه دقیق به بهداشت ناحیه تناسلی بسیار مهم است.
به بیماران آموزش داده میشود که دو تا سه بار در روز در طول یک تا دو هفته اولیه پس از عمل، حمام نشسته بگیرند.
کرم ها یا پمادهای آنتی باکتریال برای جلوگیری از عفونت سطحی و همچنین جداسازی چین های فرج و جلوگیری از آگلوتیناسیون بافت ها پیشنهاد میشود.
برای پیشگیری از آگلوتیناسیون، به بیمار آموزش داده میشود که هر روز در طول بهبودی، چین های ناحیه تناسلی را به آرامی جدا کند.
برای بیماران مبتلا به بیماری چند کانونی یا مقاوم به درمان، ترکیبی از تکنیک ها اغلب موثر است.
به عنوان مثال، از اکسیزیون برای "برداشتن" بافت زگیل و به دنبال آن برداشتن لیزری پایه استفاده میشود.
نکاتی در خصوص سایر تکنیک های درمان زگیل تناسلی :
الکتروکوتر ( الکتروسرجری ) :
از الکتروکوتر میتوان برای برداشتن ضایعات فرج یا واژن استفاده کرد. مزیت این روش نسبت به کرایوتراپی این است که یک جلسه درمانی معمولاً برای از بین بردن زگیل کافی است.
ایراد الکتروکوتر این است که معمولا نیاز به بیهوشی و استفاده از اتاق عمل دارد، اما این فرآیند در کلینیک درمان زگیل تناسلی دکتر دیانا حسینی بدون بیهوشی و فقط با بیحسی موضعی انجام میشود.
در صورت در دسترس بودن لیزر برای درمان زگیل تناسلی، استفاده از لیزر به طور کلی به الکتروکوتر ترجیح داده میشود، زیرا درمان زگیل تناسلی با لیزر با خونریزی و ناراحتی کمتری پس از عمل همراه است و نتیجه و پاسخ به درمان بسیار بهتری هم به همراه دارد.
تکنیک آسپیراتور اولتراسونیک Cavitron (CUSA) از امواج فراصوت برای تکه تکه کردن و آسپیره کردن بافت زگیل استفاده میکند. این امکان حذف اپیتلیوم را بدون آسیب به بافت زیرین فراهم میکند.
اما این تکنیک هم در درمان زگیل تناسلی نسبت به استفاده از لیزر ارجحیت و نتیجه درمان کمتری به همراه دارد و استفاده از لیزر برای درمان زگیل تناسلی توصیه میشود.
مراقبت بعد از لیزر زگیل تناسلی
- بعد از ليزر زگيل تناسلي ابتدا از يك پماد آنتي بيوتيك روزي دو بار بر روي محل ليزر استفاده کنید و در هفته دوم میتوانید از كرم های ترميمی مثل كرم سيكالفيت استفاده كرد.
- در نواحي مرطوب و چين دار تناسلي مثل كشاله ران بايد تا حد ممکن منطقه ليزر شده را خشك نگه داشت. اصولا محل ليزر نياز به پانسمان نداشته و مراقبت چندانی نياز ندارد بويژه در مواردی كه وسعت ضايعات زياد نباشد.
هزینه لیزر زگیل تناسلی
هزينه ليزر زگيل تناسلی براساس تعداد، مساحت، برجستگي و محل زگيل میتواند متفاوت باشد. درمان زگیل تناسلی با لیزر بطور معمول در مطب انجام میشود. ليزر بويژه برای زگيل های ابتدای مجرای ادراری روشی موثر ، سريع و بی خطر است ولی در مواردی كه داخل مجرای ادراری مبتلا شده باشد بایددر بيمارستان و توسط سيستوسكوپ و زير ديد مونيتور ليزر شود.
جهت پیشگیری و جلوگیری از ابتلا به زگیل تناسلی چه کنیم؟
بعضی از اقدامات پیشگیرانه زگبل تناسلی عبارتند است از:
- اجتناب از مقاربت بدون حفاظت جنسی با شرکای جنسی متعدد.
- در صورت مقاربت، از روش های فیزیکی جلوگیری از بارداری استفاده نمایید.
- منطقه تناسلی را خشک و تمیز نگه دارید.
- برای جلوگیری از تعرق بیش از حد و افزایش گردش هوا در ناحیه تناسلی از لباس زیر پنبه ای استفاده کنید.
- زگیل را لمس یا زخم نکنید و حتی آن را فشار ندهید.
- استفاده از کاندوم حین رابطه جنسی با شریک جنسی تان.
- از خارش محل زگیل اجتناب نمایید.

واکسیناسیون زگیل تناسلی :
ویروس پاپیلومای انسانی (HPV) یک پاتوژن مقاربتی است که باعث بیماری آنوژنیتال و اوروفارنکس در مردان و زنان میشود. عفونت ویروسی مداوم با ژنوتیپ های پرخطر ویروس زگیل تناسلی باعث تقریباً همه سرطان های دهانه رحم میشود.
ژنوتیپ های پرخطر ویروس زگیل تناسلی (یا "انواع") 16 و 18 تقریباً 70 درصد از سرطان های دهانه رحم را در سراسر جهان ایجاد میکنند و انواع 31، 33، 45، 52 و 58 باعث ایجاد 20 درصد اضافی میشوند.
انواع 16 و 18 HPV نیز باعث نزدیک به 90 درصد سرطان های مقعد و بخش قابل توجهی از سرطان دهان و حلق، سرطان فرج و واژن و سرطان آلت تناسلی میشود.
انواع 6 و 11 تقریباً 90 درصد زگیل های آنوژنیتال را ایجاد میکنند.
واکسن هایی برای محافظت در برابر ابتلا به عفونت ویروس زگیل تناسلی و ایجاد بیماری های مرتبط با ویروس زگیل تناسلی بعدی ساخته شده اند.
Three HPV vaccines are licensed in the United States : Ceravrix, a 2-valent vaccine (2vHPV) that targets HPV types 16 and 18; Gardasil, a 4-valent vaccine (4vHPV) that targets HPV types 6, 11, 16, and 18; and Gardasil 9, a 9-valent vaccine (9vHPV) that targets HPV types 6, 11, 16, 18, 31, 33, 45, 52, and 58. Types 16 and 18 account for 66% of all cervical cancers, whereas the five additional types targeted by the 9-valent vaccine account for 15%. Types 6 and 11 cause >90% of genital warts. Only 9vHPV vaccine is available in the United States.
واکسن های موجود برای زگیل تناسلی :
سه واکسن مختلف، که از نظر تعداد انواع ویروس زگیل تناسلی حاوی و هدف آنها متفاوت است، از نظر بالینی ساخته شده اند، اگرچه همه آنها در همه مکان ها در دسترس نیستند:
- واکسن چهار ظرفیتی ویروس پاپیلومای انسانی (گارداسیل) انواع HPV 6 ،11، 16 و 18 را هدف قرار میدهد.
- واکسن 9 ظرفیتی ویروس پاپیلومای انسانی (گارداسیل 9) همان انواع ویروس زگیل تناسلی واکسن چهار ظرفیتی (6، 11، 16، و 18) و نیز انواع 31، 33، 45، 52 و 58 را هدف قرار میدهد.
- واکسن دو ظرفیتی ویروس پاپیلومای انسانی (سرواریکس) انواع 16 و 18 HPV را هدف قرار میدهد. واکسن دو ظرفیتی دیگری که انواع 16 و 18 HPV را هدف قرار میدهد، که در چین تولید و توزیع شده است، پیش صلاحیت سازمان بهداشت جهانی را برای استفاده بالقوه در کشورهای با منابع محدود دریافت کرد.
- واکسن پاپیلوگارد هم در بازار دارویی ایران موجود است. واکسن HPV (Papilloguard) یک سرنگ از پیش پرشده آماده تزریق حاوی سوسپانسیون برای تزریق عضلانی است. هر دوز (۵/۰ میلی لیتر) شامل ۲۰ میکروگرم پروتئين L1 پاپیلوما انسانی نوع ۱۶ و ۲۰ میکروگرم پروتئين L1 پاپیلوما انسانی نوع ۱۸ است. (سروریکس پاپیلوگارد®) این واکسن همچنین حاوی MPL، هیدروکسید آلومینیوم، کلرید سدیم و سدیم دی هیدروژن فسفات سولفات است. پاپیلوگارد® فاقد مواد نگهدارنده است.
در ایالات متحده، فقط واکسن 9 ظرفیتی موجود است. پزشکان در سایر مکانها باید در دسترس بودن واکسن را به صورت محلی تأیید کنند.
اینها همه واکسن های پیشگیری کننده هستند که برای جلوگیری از عفونت اولیه ویروس زگیل تناسلی و ضایعات مرتبط با ویروس زگیل تناسلی بعدی طراحی شده اند.
در ایالات متحده، واکسن 9 ظرفیتی به طور خاص برای پیشگیری از سرطان های دهانه رحم، فرج، واژن، مقعد، اوروفارنکس و سایر سرطان های سر و گردن، ضایعات پیش سرطانی و دیسپلاستیک آنوژنیتال و زگیل تناسلی در زنان و برای پیشگیری از سرطان مقعد تایید شده است.
اوروفارنکس و سایر سرطان های سر و گردن، ضایعات پیش سرطانی مقعد و دیسپلاستیک و زگیل تناسلی در مردان.
واکسن های درمانی، طراحی شده برای القای پسرفت ضایعات مرتبط با ویروس زگیل تناسلی موجود، در حال توسعه هستند اما از نظر بالینی در دسترس نیستند.
واکسیناسیون زگیل تناسلی در خانم ها :
واکسیناسیون با ویروس پاپیلومای انسانی 9 ظرفیتی، ویروس پاپیلومای انسانی چهار ظرفیتی یا واکسن دو ظرفیتی ویروس پاپیلومای انسانی با محافظت ایمن در برابر سرطان هایی که میتواند ناشی از عفونت مداوم ویروس زگیل تناسلی باشد، مزایای مستقیمی برای دریافت کنندگان زن فراهم میکند.
این اثر پیشگیرانه در مورد سرطان دهانه رحم، که یکی از شایع ترین سرطان های زنان در سراسر جهان است، قابل توجه ترین و بهترین مطالعه است.
انواع 16 و 18 HPV که توسط هر سه واکسن ویروس زگیل تناسلی هدف قرار میگیرند، تقریباً 70 درصد از سرطانهای دهانه رحم را در سراسر جهان ایجاد میکنند و انواع HPV 31، 33، 45، 52 و 58 که علاوه بر این توسط واکسن 9 ظرفیتی هدف قرار میگیرند باعث 20 درصد اضافی میشود.
انواع 16 و 18 HPV نیز باعث نزدیک به 90 درصد سرطان های مقعد و بخش قابل توجهی از سرطان های واژن، فرج و اوروفارنکس میشود.
واکسیناسیون با واکسن چهار ظرفیتی یا 9 ظرفیتی HPV همچنین در برابر زگیل های آنوژنیتال (که 90 درصد آن توسط انواع 6 و 11 HPV ایجاد می شود محافظت میکند.
اگرچه ضایعات خوش خیم هستند، اما با عوارض جسمی و روانی همراه بوده و میزان شکست درمان بالایی دارند.
اثرات نامطلوب واکسیناسیون ویروس زگیل تناسلی به طور کلی به واکنش های موضعی خفیف محدود میشود.
مطالعات مدل سازی مختلف مزایای بالقوه واکسیناسیون ویروس زگیل تناسلی را مشخص کرده اند که به نظر میرسد برای محدوده سنی توصیه شده مقرون به صرفه باشد.
یک مطالعه نشان داد که واکسیناسیون کل جمعیت دختران 12 ساله ایالات متحده سالانه از بیش از 200000 عفونت HPV، 100000 آزمایش سیتولوژی غیرطبیعی دهانه رحم و 3300 مورد سرطان دهانه رحم در صورت ادامه غربالگری سرطان دهانه رحم همانطور که در حال حاضر توصیه میشود جلوگیری میکند .
در محیط هایی که دریافت بالای واکسن در بین زنان وجود داشته است، شواهدی مبنی بر مصونیت با درصد بالا در بین مردان هم سن وجود دارد که با کاهش زگیل تناسلی منعکس میشود.

واکسیناسیون زگیل تناسلی در آقایان :
واکسیناسیون ویروس زگیل تناسلی با محافظت ایمن در برابر سرطان هایی که میتواند ناشی از عفونت مداوم ویروس زگیل تناسلی باشد، سود مستقیمی برای دریافت کنندگان مرد فراهم میکند.
انواع 16 و 18 HPV باعث 90 درصد سرطان های مقعد و بخش قابل توجهی از سرطان های دهان و حلق و آلت تناسلی میشود.
واکسیناسیون با ویروس پاپیلومای انسانی 9 ظرفیتی یا واکسن چهار ظرفیتی ویروس پاپیلومای انسانی نیز در برابر زگیل های تناسلی (که 90 درصد آنها توسط انواع 6 و 11 HPV ایجاد می شوند) محافظت میکند. میزان ابتلا به سرطان ها و پیش سرطان های مرتبط با ویروس زگیل تناسلی در بین مردان کمتر از میزان ابتلا به سرطان دهانه رحم در زنان است.
با این وجود، علیرغم سود مطلق مستقیم کمتر واکسیناسیون ویروس زگیل تناسلی در مردان در مقایسه با زنان، مزیت کلی واکسیناسیون آقایان بر خطرات بالقوه آن بیشتر است، زیرا مزایای جمعیت اضافی ناشی از ایمنی گله و ایمنی مستند واکسن های ویروس زگیل تناسلی .
مدلهای مختلف نشان دادهاند که واکسیناسیون زن و مرد در کاهش عفونت و بیماری ویروس زگیل تناسلی مفیدتر از واکسیناسیون فقط زنان است، اگرچه واکسیناسیون مردانه نسبت به زنان مقرون به صرفهتر است.
با این حال، تحلیلهای مقرون به صرفه با عدم قطعیت در مورد متغیرهای مختلفی که بر تأثیر واکسیناسیون مردان تأثیر میگذارند، محدود میشوند.
In a new position paper published last week, WHO has updated its recommendations for the human papillomavirus (HPV) vaccine.
اینها شامل کارایی واکسن و مدت زمان حفاظت، پوشش واکسن بانوان، تأثیر بالای ایمنی ، طیف وسیعی از پیامدهای سلامتی شامل، و تأثیر بیماری های مرتبط با ویروس زگیل تناسلی بر کیفیت زندگی است.
به طور خاص، مدلها دریافتهاند که مقرون به صرفه بودن واکسیناسیون مردان در سطوح پایینتر پوشش زنان بیشتر است.
زگیل تناسلی ( زگیل مقاربتی )
که گاهی اوقات به آنها زگیل های مقاربتی نیز گفته میشود، معمولاً در نتیجه آمیزش جنسی رشد کرده یا تشکیل میشوند.
این مشکل در نتیجه انواع خاص ویروس پاپیلوم انسانی (HPV) ایجاد میشود که یکی از رایج ترین بیماری های مسری مقاربتی (STDs) است.
امروزه بیش از ۱۰۰ نوع ویروس پاپیلوم انسانی شناسایی شده است. بعضی از این ویروس ها باعث ایجاد انواع خاص زگیل هایی میشود که شما میتوانید در دست ها و پاها مشاهده نمایید.
به هر حال دلیل ایجاد زگیل های تناسلی و سایر انواع زگیل هایی که معمولاً بر روی دست ها و پاها ایجاد میشوند، انواع مختلفی از ویروس پاپیلوم انسانی است و عامل ویروسی ایجاد این زگیل ها مشترک و یکسان نمیباشد.
به هر حال بیشتر از ۴۰ نوع مختلف ویروس پاپیلوم انسانی میتوانند باعث ایجاد زگیل های تناسلی شوند.
علائم و نشانه های زگیل تناسلی :
اکثر افرادی که به عفونت ویروس پاپیلوم انسانی (HPV) مبتلا میشوند، هیچگونه علائم مشخصی در آنها در ارتباط با تشکیل زگیل وجود ندارد.
به هر حال اگر زگیل تناسلی در بدن فرد مشاهده شود، ممکن است ایجاد این شرایط هفته ها، ماه ها یا حتی سال ها پس از اولین تماس فرد با این ویروس باشد.
زگیل های تناسلی میتوانند به صورت زگیل های کوچک، گوشتی، و برآمده مشاهده شوند یا باعث ایجاد تغییرات در پوست همه نقاط آلت تناسلی یا اطراف ناحیه مقعد شوند.
در بعضی موارد، این زگیل ها به قدری کوچک هستند که تشخیص آنها به سادگی امکان پذیر نیست.
گاهی اوقات فرد ممکن است فقط یک زگیل تناسلی داشته باشد یا اینکه این زگیل ها به صورت خوشه ای و متعدد به همراه یکدیگر در بدن وی مشاهده شوند که در این حالت ظاهر زگیل های ایجاد شده چیزی شبیه به «گل کلم» خواهد بود.
زگیل تناسلی در خانم ها
رایج ترین محل های تشکیل زگیل تناسلی در خانم ها عبارتند از:
- اطراف فرج (ناحیه ای که واژن باز می شود)
- گردن رحم (دهانه رحم)
- داخل واژن
- اطراف یا داخل ناحیه مقعد
- بالای ران ها
زگیل تناسلی در مردان
رایج ترین محل های تشکیل زگیل تناسلی در آقایان عبارتند از:
- کلیه نقاط آلت تناسلی
- بر روی کیسه بیضه
- داخل مجرای ادرار (لوله ای که ادرار از آن خارج می شود)
- اطراف یا داخل ناحیه مقعد
- بالای ران ها
علت ها و دلایل ایجاد زگیل تناسلی :
زگیل های تناسلی در نتیجه عفونت پوست آلت تناسلی و ناحیه مقعد به خاطر ویروس پاپیلوم انسانی (HPV) ایجاد میشوند.
امروزه بیش از ۱۰۰ نوع مختلف ویروس پاپیلوم انسانی شناسایی شده که در عمل می توانند بر اجزای مختلف بدن انسان همچون دست ها و پاها تاثیر گذار باشند.
در اصطلاح به زگیل تشکیل شده در ناحیه پا زگیل گوشتی نیز گفته میشود. تقریباً ۳۰ نوع مختلف ویروس پاپیلوم انسانی در اندام تناسلی و نیز مقعد و اطراف آن وجود دارند، اما در اکثر موارد زگیل های تناسلی فقط در نتیجه دو نوع خاص این ویروس ها ایجاد میشوند.
تشخیص زگیل تناسلی :
زگیل های تناسلی را میتوان به سادگی با یک معاینه ساده تشخیص داد. برای این کار دکتر یا پرستار وضعیت زگیل تشکیل شده را معاینه مینماید و ممکن است برای این کار از یک ذره بین استفاده کند.
در این حالت ممکن است سایر نقاط پوست اندام های تناسلی مثل داخل واژن یا اطراف مقعد نیز برای بررسی وضعیت زگیل های تناسلی مورد معاینه قرار گیرد.
معمولاً بر اساس محل تشکیل زگیل تناسلی، ممکن است از بیمار خواسته شود از آزمایش های دقیق تر برای تشخیص مشکل استفاده کند.
در صورتی که نیاز به معاینه واژن وجود داشته باشد، انجام این کار معمولاً با استفاده از یک لوله پلاستیکی یا فلزی کوچک به نام اسپکولوم واژینال صورت میگیرد. این ابزار امکان معاینه داخل واژن را به پزشک یا پرستار میدهد. این معاینه یک آزمایش ساده است و معمولاً دردی برای بیمار به همراه ندارد.
در صورتی که نیاز به معاینه داخل مقعد وجود داشته باشد، این معاینه از طریق یک لوله پلاستیکی کوچک به نام پروکتوسکوپ انجام میشود. به این ترتیب امکان معاینه داخل ناحیه مقعد برای پزشک یا پرستار ایجاد میشود و این معاینه نیز برای بیمار دردناک نیست.
در صورتی که بیمار دارای مشکلات خاص در ارتباط با جریان ادرار باشد، ممکن است از وی خواسته شود تا مجرای ادرار وی مورد معاینه قرار گیرد (لوله ای که از طریق آن ادرار از بدن خارج میشود).
توجه داشته باشید که این معاینه میبایست فقط توسط فرد متخصص انجام شود.
راه ها و روش های درمان زگیل تناسلی در مشهد :
روش های درمانی قابل استفاده برای زگیل های تناسلی بستگی به نوع زگیل ایجاد شده و محل تشکیل آن دارد.
در صورتی که مشاهده این زگیل ها امکان پذیر نیست، نیازی به درمان آنها نیز وجود ندارد.
در حال حاضر از دو روش اصلی برای درمان زگیل تناسلی استفاده می شود:
- استفاده از کرم، محلول های طبی یا شیمیایی بر روی زگیل ها (درمان موضعی) تخریب بافت زگیل با منجمد کردن، گرما دادن
- حذف زگیل هاس تناسلی (ریشه کن کردن فیزیکی)
اکثر درمان های موضعی برای زگیل های نرم بهتر جواب میدهند و ریشه کن کردن فیزیکی برای زگیل های سفت تر و زبر تر مناسب میباشد.
گاهی اوقات به بیمار توصیه میشود ترکیبی از این روش ها را مورد استفاده قرار دهد. برای بعضی افراد، درمان زگیل به چند ماه زمان نیاز دارد و به همین خاطر مهم است که بیمار صبر و پشتکار لازم را برای درمان مشکل خود داشته باشد.
در این دوره ممکن است از شما خواسته شود از مصرف صابون های عطری یا لوسیون استفاده نکنید، زیرا استفاده از آنها میتواند باعث وارد شدن آسیب به پوست شما شود.
درمان های موضعی زگیل تناسلی :
امروزه روش های درمان موضعی متعدد وجود دارد که میتوان از آنها برای زگیل های تناسلی استفاده کرد.
توجه داشته باشید که بعضی کرم های موضعی باعث ضعیف شدن کاندوم های لاتکس، دیافراگم ها و کلاهک ها میشوند. به همین خاطر لازم است در رابطه با مصرف این کرم ها با پزشک یا داروساز صحبت شده و مشاوره لازم دریافت شود.
روش های درمان موضعی در ادامه توضیح داده شده اند:
پودوفیلوتوکسین :
پودوفیلوتوکسین معمولاً برای درمان گروهی از اجتماع زگیل های کوچک استفاده میشود. این ماده به صورت مایع موجود است و دارای تاثیر سمی (مرگ بار) بر سلول های تشیکل دهنده زگیل میباشد.
ایمی کیمود:
ایمی کیمود یک نوع از کرم های موضعی است که معمولاً برای درمان زگیل های بزرگ استفاده میشود. این کرم ها سیستم ایمنی بدن را تحریک میکنند تا به بافت زگیل ها حمله نمایند.
در این حالت لازم است کرم بر روی زگیل مالیده شده و برای مدت ۶ تا ۱۰ ساعت شسته نشود. از این کرم باید سه بار در هر هفته استفاده کرد.
تری کلرو استیک اسید:
تری کلرو استیک اسید (TCA) ممکن است برای درمان زگیل های کوچکی که بسیار سر سخت هستند، مورد استفاده قرار گیرد.
ریشه کن کردن فیزیکی زگیل تناسلی :
امروزه چهار روش اصلی برای ریشه کن کردن فیزیکی زگیل های تناسلی به شرح زیر وجود دارد:
- سرما درمانی
- بریدن زگیل
- جراحی الکتریکی
- جراحی لیزر
این روش های درمانی باید توسط یک پزشک یا جراح آموزش دیده بر روی بیمار انجام شوند.
سرما درمانی برای درمان زگیل تناسلی :
در این روش زگیل با استفاده از نیتروژن مایع منجمد میشود. معمولاً این روش زمانی استفاده میشود که نیاز به درمان زگیل های متعدد کوچک و بطور خاص زگیل های ایجاد شده بر روی آلت تناسلی یا نزدیک فرج وجود داشته باشد.
در طول این درمان، بیمار ممکن است احساس سوزش خفیف تا ملایم داشته باشد. هنگامی که این روش درمانی کامل شود، فرد ممکن است با سوزش پوست، تاول و درد در اطراف ناحیه تشکیل زگیل مواجه شود.
به این ترتیب ترمیم پوست به حدود یک تا سه هفته زمان نیاز دارد. در طول این مدت لازم است از آمیزش جنسی تا زمان بهبود کامل پوست اجتناب شود.
بریدن زگیل تناسلی :
در این روش زگیل بطور کامل بریده و حذف میشود. این روش معمولاً برای درمان زگیل های کوچک سفت شده و به خصوص زگیل های کوچکتری که با یکدیگر ترکیب شده و باعث ایجاد ظاهر گل کلم میشوند، استفاده میگردد.
در این روش هنگام شروع درمان، از مواد بی حسی موضعی برای بی حس کردن پوست اطراف زگیل استفاده میشود.
زگیل در ادامه با یک چاقوی جراحی قطع شده و شکاف های باقی مانده بخیه زده میشوند. بریدن زگیل میتواند باعث ایجاد جراحت بر روی پوست شود، به همین خاطر استفاده از این روش برای درمان زگیل های بسیار بزرگ مناسب نیست.
پس از تکمیل درمان، پوست اطراف زگیل ممکن است سوزش داشته و برای یک تا سه هفته حساس شود. در طول این دوره زمانی باید از آمیزش جنسی تا زمان بهبود کامل پوست خودداری و اجتناب شود.
جراحی الکتریکی برای حذف زگیل تناسلی :
جراحی الکتریکی یک روش درمانی تخصصی است. این روش اغلب به همراه روش بریدن زگیل برای از بین بردن زگیل های بزرگ ایجاد شده اطراف مقعد یا فرج در زمانی استفاده میشود که درمان های موضعی بر روی آنها نتایج موفقیت آمیز نداشته باشد.
در این روش ابتدا توده خارجی زگیل بریده میشود. سپس یک حلقه فلزی دور زگیل پیچانده شده و جریان الکتریسته از این حلقه عبور داده میشود تا به این ترتیب بخش باقیمانده زگیل سوزانده شود.
برداشتن تعداد زیادی زگیل به این روش میتواند دردناک باشد. به همین خاطر معمولاً از داروی بی حسی موضعی یا حتی بی هوشی عمومی برای این درمان استفاده میشود.
جراحی لیزر در مشهد برای از بین بردن زگیل تناسلی :
جراحی لیزر نیز یک روش درمانی تخصصی است. این روش برای درمان زگیل های تناسلی بزرگ که امکان درمان آنها با سایر روش های ریشه کن کردن فیزیکی وجود ندارد، استفاده میشود.
در این حالت معمولاً دسترسی به زگیل دشوار است، زیرا زگیل در نواحی عمیق داخل مقعد یا مجرای ادرار (لوله ای که ادرار را به آلت مردانه یا فرج که محل خروج ادرار است منتقل می کند) قرار دارد.
در طول این درمان، جراح از لیزر برای سوزاندن زگیل ها استفاده میکند. مشابه سایر انواع روش های درمانی ریشه کن کردن فیزیکی، بیمار میبایست انتظار مقداری درد و سوزش را در محل درمان داشته باشد.
به هر حال این موارد ناراحتی نیز ظرف مدت دو تا چهار هفته بهبود پیدا کرده و بر طرف میشوند.
ارتباط زگیل تناسلی با سرطان سرطان سر و گردن و دهان گلو و حنجره
عفونت ویروس پاپیلومای انسانی (HPV) شایع ترین بیماری مقاربتی تشخیص داده شده در ایالات متحده است.
عفونت ویروس زگیل تناسلی از نظر علت با کندیلوم آکومیناتوم، ضایعات داخل اپیتلیال سنگفرشی و بدخیمی آنوژنیتال از جمله سرطان دهانه رحم، واژن، فرج، آلت تناسلی و مقعد مرتبط است.
بسیاری از بیماران مبتلا به کارسینوم سلول سنگفرشی اوروفارنکس، به ویژه آنهایی که در قاعده زبان و در ناحیه لوزه ها ایجاد میشوند، عوامل خطر سنتی مرتبط با سرطان های سر و گردن را ندارند (مثلاً سیگار کشیدن، تنباکوی بدون دود، مصرف الکل).
مطالعات انجام شده در خصوص ارتباط زگیل تناسلی با سرطان سرطان سر و گردن :
مطالعات اپیدمیولوژیک و مولکولی ژنوتیپ HPV 16 را به عنوان یک عامل ایجاد کننده در بسیاری از این بیماران شناسایی کرده اند.
سایر ژنوتیپ های پرخطر ویروس زگیل تناسلیمانند HPV 18، 31یا 33 نیز مسبب هستند اما کمتر شایع هستند.
این عفونت های پرخطر ویروس زگیل تناسلی همچنین ممکن است به ندرت باعث ایجاد سرطان در سایر نقاط سر و گردن شوند.
اپیدمیولوژی، مرحله بندی و تظاهرات بالینی عفونت ویروس زگیل تناسلی در کارسینوم سلول سنگفرشی سر و گردن نواحی اوروفارنکس و غیر اوروفارنکس در اینجا ارائه شده است.
سایر عوامل خطر سرطان سر و گردن و رویکرد درمانی سرطان سلول سنگفرشی اوروفارنکس سر و گردن مرتبط با ویروس زگیل تناسلی به طور جداگانه مورد بحث قرار گرفته است .
ویروس زگیل تناسلی ، ویروس های کوچک اسید دئوکسی ریبونوکلئیک (DNA) هستند که به طور گسترده در مهره داران توزیع میشوند. این ویروس ها حاوی یک ژنوم DNA دایره ای دایره ای دو رشته ای به طول 8 کیلوباز هستند.
ژنوم ویروس پاپیلوما شامل ژن های اولیه و دیررس است که پروتئین های اولیه E1-E7 و پروتئین های L1-L2 اولیه را کد میکنند.
پروتئینهای اولیه پروتئینهای غیرساختاری هستند که در همانندسازی و رونویسی ژنوم (E1-E5) یا در تبدیل تومور سلول میزبان (E6 و E7) نقش دارند،
در حالی که L1 و L2 پروتئینهای کپسید ساختاری ویریون هستند.
انکوژن های HPV E6 و E7 پروتئین های متشکل از تقریباً 151 و 98 اسید آمینه را کد می کنند. این ژن ها تا حد زیادی مسئول شروع و تداوم فرآیند بدخیم در سرطان های سر و گردن و آنوژنیتال هستند.
پروفایل های مولکولی تومورهای مرتبط با ویروس زگیل تناسلی از تومورهای غیر مرتبط با ویروس زگیل تناسلی متمایز است.
عدم وجود تغییرات ژنتیکی یا اپی ژنتیکی در مسیرهای p53 و pRb در سرطانهای سر و گردن مرتبط با ویروس زگیل تناسلی در تضاد شدید با آنچه در سرطان سر و گردن غیر مرتبط با ویروس زگیل تناسلی مشاهده میشود، است.
در سرطان های سلول سنگفرشی معمولی غیر مرتبط با ویروس زگیل تناسلی ، جهش های p53 همراه با کاهش سطح p16 و افزایش سطح pRb بسیار مکرر است.
در مقابل، سرطان های مرتبط با ویروس زگیل تناسلی با p53 نوع وحشی، تنظیم پایین pRb و تنظیم مثبت p16 همراه هستند.
این تفاوتها در بیان ژن نشان میدهد که سرطانهای سر و گردن مرتبط با ویروس زگیل تناسلی و غیر مرتبط با ویروس زگیل تناسلی ، موجودیتهای مجزایی را نشان میدهند.
مطالعات اپیدمیولوژیک نشان داده است که از اواخر دهه 1980 در بروز سرطان های حنجره، هیپوفارنکس و حفره دهان کاهش یافته است.
این کاهش با کاهش فعلی سیگار کشیدن که عامل خطر اولیه برای این سرطان ها است، همراه بوده است.
علیرغم کاهش مصرف تنباکو، بروز سرطان اوروفارنکس در ابتدا ثابت ماند و سپس شروع به افزایش کرد.
شواهد متعددی افزایش سرطان اوروفارنکس را با سرطانهای مرتبط با ویروس زگیل تناسلی که در پایه زبان و ناحیه لوزهها ایجاد میشوند مرتبط میدانند.
این ارتباط در درجه اول با ویروس زگیل تناسلی 16 است که در سایر مکان ها سرطان زا شناخته شده است.
مطالعات کوهورت از دهه 1990 نشان داد که تقریباً 50 درصد از سرطان های دهان و حلق به ویروس زگیل تناسلی نسبت داده میشود،
در حالی که مطالعات جدیدتر نشان می دهد که ویروس زگیل تناسلی 70 تا 80 درصد موارد را در آمریکای شمالی و اروپا تشکیل میدهد.
تجزیه و تحلیل آمار سرطان در سراسر جهان از سال 1983 تا 2002 افزایش قابل توجهی در بروز سرطان دهان و حلق در مردان در کشورهای توسعه یافته نشان داده است،
با این بیماری در سنین پایینتر رخ میدهد که مطابق با نقش ویروس زگیل تناسلی است.
زمان بین قرار گرفتن در معرض ویروس زگیل تناسلی و ایجاد سرطان اوروفارنکس احتمالا بیش از 10 سال است.
تحقیقات آینده نگر اروپایی در مورد سرطان و گروه تغذیه (EPIC) 638 فرد مبتلا به سرطان سر و گردن را شناسایی کرد که نمونه های پلاسما به طور متوسط 6 سال قبل از تشخیص برای آنها تهیه شده بود.
در میان 135 بیمار مبتلا به سرطان اوروفارنکس، آنتی بادی علیه آنتی ژن E6 در 35 درصد وجود داشت، در مقابل 0.6 درصد از گروه کنترل. شیوع آنتی بادی علیه E6 در بیماران مبتلا به سرطان های دیگر بالا نبود.
عفونت انکوژنیک ویروس زگیل تناسلی دهانی در اکثر بیماران مبتلا به سرطان اوروفارنکس مرتبط با ویروس زگیل تناسلی قابل تشخیص است،
اما بروز چنین عفونت ویروس زگیل تناسلی در شرکای جنسی طولانیمدت بیشتر از آن چیزی است که در جمعیت عمومی مشاهده میشود.
در جمعیت عمومی، یک مطالعه مقطعی بر روی مردان و زنان 14 تا 69 ساله نشان داد که شیوع کلی DNA ویروس زگیل تناسلی در سلول های لایه برداری شده دهان 6.9 درصد و شیوع HPV 16 1 درصد بود.
شیوع ویروس زگیل تناسلی در مردان تقریباً سه برابر بیشتر از زنان بود (10.1 در مقابل 3.6 درصد)، که مطابق با توزیع جنسی مشاهده شده برای سرطان اوروفارنکس مرتبط با ویروس زگیل تناسلی بود.
مطالعه ای نمونه های شستشوی دهان را برای وجود ویروس زگیل تناسلی در بیماران مبتلا به سرطان اوروفارنکس مرتبط با HPV و شرکای جنسی طولانی مدت آنها تجزیه و تحلیل کرد.
در 164 بیمار مبتلا به سرطان اوروفارنکس، ویروس زگیل تناسلی دهانی در 65 درصد موارد و یک سویه HPV انکوژنیک در 61 درصد شناسایی شد.
88 نفر از 100 نفر از 100 مورد مثبت HPV انکوژن HPV 16 داشتند.
در بین 93 شریک موجود برای آزمایش، شیوع کلی عفونت ویروس زگیل تناسلی 4درصد بود و تنها یک نفر دارای ویروس زگیل تناسلی انکوژنیک 16 بود.
وجود ویروس زگیل تناسلی نوع 16 در حفره دهان با توسعه بعدی کارسینوم اوروفارنکس همراه است.
در یک مطالعه مورد شاهدی روی 132 بیمار مبتلا به کارسینوم سلول سنگفرشی سر و گردن، نمونههای دهانشویه از جمعآوری آیندهنگر قبلی در دسترس بود که میانگین 3.9 سال قبل از تشخیص سرطان به دست آمد و برای ویروس زگیل تناسلی آنالیز شد.
ویروس زگیل تناسلی در 5 بیمار از 25 بیمار (20 درصد) که متعاقباً به کارسینوم اوروفارنکس مبتلا شدند در مقابل 1 مورد از 75 گروه کنترل بدون سرطان شناسایی شد.
همانطور که در مطالعات مشاهده ای نشان داده شده است، شیوع عفونت ویروس زگیل تناسلی در محل های غیر اوروفارنکس سرطان سر و گردن (به عنوان مثال، هیپوفارنکس، حنجره و حفره دهان) کمتر از آن است که در محل های اوروفارنکس بیماری مشاهده میشود.
یک متاآنالیز 148 مطالعه را شناسایی کرد که شامل 12163 مورد کارسینوم سلول سنگفرشی سر و گردن بود.
میزان شیوع ویروس زگیل تناسلی در سرطان دهان و حلق، حفره دهان و حنجره به ترتیب 46، 24 و 22 درصد و میزان شیوع ویروس زگیل تناسلی نوع 16 مثبت به ترتیب 41، 15 و 13 درصد بود.
در یک مطالعه مشاهده ای از پایگاه ملی داده سرطان (NCDB) روی بیش از 24000 بیمار مبتلا به کارسینوم سلول سنگفرشی سر و گردن (تقریباً 60 درصد اوروفارنکس و 40 درصد غیر اوروفارنکس)، 63 درصد از سرطان های اوروفارنکس مربوط به ویروس زگیل تناسلی بودند، در حالی که میزان ابتلا به سرطان مثبت بودن ویروس زگیل تناسلی در بین سرطان های حفره دهان، حنجره و هیپوفارنکس به ترتیب 11، 11 و 17 درصد بود.
پیش آگهی بیماران مبتلا به کارسینوم نانوروفارنکس مرتبط با ویروس زگیل تناسلی به طور جداگانه مورد بحث قرار میگیرد.
واکسیناسیون ویروس زگیل تناسلی - واکسن ویروس زگیل تناسلی 9 ظرفیتی توسط سازمان غذا و داروی ایالات متحده (FDA) برای پیشگیری از سرطان های سر و گردن مرتبط با ویروس زگیل تناسلی ، از جمله سرطان های اوروفارنکس، و سایر نشانه ها تأیید شده است .
جزئیات بیشتر در مورد علائم و تجویز واکسیناسیون ویروس زگیل تناسلی به طور جداگانه مورد بحث قرار میگیرد.
واکسیناسیون ویروس زگیل تناسلی با کاهش شیوع بعدی عفونت ویروس زگیل تناسلی دهان همراه است .
به عنوان مثال، در یک مطالعه مبتنی بر جمعیت از نظرسنجی ملی سلامت و تغذیه (NHANES)، 2627 مرد و زن 18 تا 33 ساله برای وجود یا عدم وجود ویروس زگیل تناسلی در شستشوی دهان به طور میانگین چهار سال پس از واکسیناسیون مورد بررسی قرار گرفتند.
بر اساس گزارش خود، 18 درصد از جمعیت مورد مطالعه یک یا چند دوز واکسن دریافت کرده بودند.
شیوع عفونت دهانی با انواع ویروس زگیل تناسلی نوع 16، 18، 6 یا 11 در افرادی که واکسن دریافت کرده بودند 0.11 درصد بود در مقابل 1.61 درصد در افرادی که واکسینه نشده بودند.
اگرچه استاندارد طلایی برای ارزیابی عفونت ویروس زگیل تناسلی در بیماران مبتلا به سرطان سر و گردن مرتبط با ویروس زگیل تناسلی ، هیبریداسیون درجا یا PCR برای تشخیص DNA HPV است، چندین نشانگر زیستی ممکن است به عنوان جانشین وضعیت ویروس زگیل تناسلی یا در پالایش بیشتر خطر مرتبط با عفونت ویروس زگیل تناسلی مفید باشند.
نشانگرهای زیستی رایجی که معمولاً در کلینیک استفاده میشوند عبارتند از IHC برای تشخیص بیان p16 و/یا PCR بلادرنگ (RT-PCR) برای اندازهگیری بار ویروسی ویروس زگیل تناسلی نوع 16.
پروتئین p16 با اتصال به کمپلکس سیکلین D1 CDK4/CDK6 به عنوان یک سرکوب کننده تومور عمل می کند و از فسفوریلاسیون پروتئین Rb جلوگیری میکند.
پروتئین p16 در سرطان های مرتبط با ویروس زگیل تناسلی بیش از حد بیان میشود.
وضعیت ویروس زگیل تناسلی یا وضعیت p16 را می توان به عنوان نشانگر عفونت ویروس زگیل تناسلی ، بسته به در دسترس بودن در موسسه درمان، استفاده کرد.
در یک مطالعه، نمونههای تومور از بیش از 300 بیمار مبتلا به کارسینوم سلول سنگفرشی سر و گردن از نظر p16 (رنگآمیزی قوی و منتشر، هستهای و سیتوپلاسمی در حداقل 70 درصد سلولهای تومور) و HPV (با هیبریداسیون درجا) مورد ارزیابی قرار گرفتند.
ده درصد از موارد مثبت p16 برای ویروس زگیل تناسلی منفی و 7 درصد از موارد منفی برای p16 برای ویروس زگیل تناسلی مثبت بودند.
حساسیت رنگآمیزی ایمونوهیستوشیمی برای p16 ممکن است در نمونههای آسپیره با سوزن ظریف کمتر باشد.
در یک مطالعه روی 142 مورد کارسینوم سلول سنگفرشی سر و گردن که با روش Real-time PCR بر روی نمونههای آسپیراسیون با سوزن ظریف ویروس زگیل تناسلی مثبت بود، تنها 33 درصد از لکههای جفت p16 آستانه استاندارد برای مثبت بودن را داشتند (دارای رنگآمیزی قوی و منتشر، هستهای و سیتوپلاسمی بودند.
در حداقل 70 درصد از سلول های تومور). با این حال، به نظر می رسد مطالعاتی که از p16 به عنوان نشانگر جایگزین برای مثبت بودن ویروس زگیل تناسلی استفاده می کنند، تأثیر مشابهی را بر بقا نشان داده اند.
وضعیت p16، همانطور که توسط ایمونوهیستوشیمی ارزیابی می شود، ممکن است اطلاعات بیشتری فراتر از مثبت بودن ویروس زگیل تناسلی ارائه دهد.
در مطالعه ای که به مقایسه اثر بیان p16 و حضور ویروس زگیل تناسلی DNA پرداخته است، مواردی که ویروس زگیل تناسلی مثبت با بیان p16 بالا بودند، پیش آگهی بهتری نسبت به مواردی که ویروس زگیل تناسلی مثبت بودند اما با بیان کم داشتند، داشتند.
سرطان اوروفارنکس مرتبط با ویروس زگیل تناسلی در مقایسه با سرطان اوروفارنکس که با ویروس زگیل تناسلی مرتبط نیست، تفاوت های مهمی در مرحله بندی و ویژگی های بالینی آسیب شناسی دارد. این تفاوت ها پیامدهای بالقوه مهمی برای پیش آگهی و درمان دارند.
خلاصه مطالب مربوط به زگیل تناسلی و درمان زگیل تناسلی در مشهد :
سرطان های مرتبط با عفونت ویروس زگیل تناسلی – عفونت ویروس پاپیلومای انسانی (HPV) یک ویروس مقاربتی است که با کندیلوم آکومیناتوم، ضایعات داخل اپیتلیال سنگفرشی و بدخیمی، از جمله بدخیمی های آنوژنیتال (سرویکس، واژن، فرج، آلت تناسلی، و کارسینوم مقعد و سر) همراه است.
●بیولوژی ویروس زگیل تناسلی - دو انکوژن ویروسی (E6 و E7) که در نتیجه عفونت پرخطر ویروس زگیل تناسلی بیان میشوند، عمدتاً مسئول تبدیل بدخیم و در نهایت سرطان سر و گردن مرتبط با ویروس زگیل تناسلی با امضای مولکولی متمایز از آن هستند.
اپیدمیولوژی سرطان سر و گردن مرتبط با ویروس زگیل تناسلی :
سرطان های سر و گردن مرتبط با ویروس زگیل تناسلی عمدتاً در لوزه ها، پایه زبان یا کام نرم رخ میدهند.
بدخیمی های مرتبط با ویروس زگیل تناسلی 70 تا 80 درصد از سرطان های دهان و حلق را در ایالات متحده و اروپای غربی تشکیل میدهند.
عفونت پرخطر ویروس زگیل تناسلی ممکن است در برخی از موارد دیگر محل های سرطان سر و گردن نیز ایجاد شود.
عنوان جایگزینی برای وضعیت ویروس زگیل تناسلی استفاده می کنیم، زیرا برای تومورهای مرتبط با ویروس زگیل تناسلی بسیار حساس است.
اگر تصمیم گیری به وضعیت ویروس زگیل تناسلی بستگی دارد، این تشخیص را می توان با هیبریداسیون درجا یا واکنش زنجیره ای پلیمراز (PCR) تأیید کرد.
تظاهرات بالینی - سرطان دهان و حلق مرتبط با ویروس زگیل تناسلی معمولاً در بیماران جوانتر بدون سابقه مواجهه بیش از حد با الکل و تنباکو ظاهر میشود.
سرطان های اوروفارنکس مرتبط با ویروس زگیل تناسلی با متاستازهای ناحیه غدد لنفاوی گردنی و تومورهای اولیه کوچکتر تظاهر میکنند.
پیش آگهی سرطان سر و گردن مرتبط با ویروس زگیل تناسلی :
سرطان اوروفارنکس مرتبط با ویروس زگیل تناسلی نسبت به بیماری غیر مرتبط با ویروس زگیل تناسلی پیش آگهی و پاسخ بهتری به درمان دارد.
آزمایش تومور برای وضعیت ویروس زگیل تناسلی باید در ارزیابی بیماران مبتلا به کارسینوم سلول سنگفرشی اوروفارنکس گنجانده شود.
مدیریت سرطان سر و گردن مرتبط با ویروس زگیل تناسلی :
مدیریت سرطان اوروفارنکس مرتبط با ویروس زگیل تناسلی از رویکرد درمانی مشابه تومورهای غیر مرتبط با ویروس زگیل تناسلی خارج از چارچوب کارآزمایی بالینی، علیرغم تفاوت در پیش آگهی، پیروی میکند.
تشدید درمان در بیماران مبتلا به سرطان سر و گردن مرتبط با ویروس زگیل تناسلی همچنان یک رویکرد تحقیقاتی است.
عفونت ویروس زگیل تناسلی در سرطان های غیر اوروفارنکس :
مثبت بودن ویروس زگیل تناسلی در سرطان های غیر حلق بسیار کمتر شایع است و پیامدهای پیش آگهی آن نامشخص است، اگرچه مشابه سرطان اوروفارنکس است، داده ها حاکی از پیش آگهی نسبتا مطلوب است.
ویروس پاپیلومای انسانی (HPV) به عنوان عامل اصلی سرطان دهان و حلق در ایالات متحده و اروپا نقش دارد. سرطان های سر و گردن ناشی از ویروس زگیل تناسلی در مقایسه با سرطان هایی که معمولاً با مصرف دخانیات و الکل مرتبط هستند، تفاوت های بالینی و پیش آگهی مهمی دارند.
تبخال تناسلی چیست ؟
حضور شما در این صفحه به معنای این است که میخواهید در خصوص بیماری تبخال تناسلی ، نحوه انتقال ، علائم و درمان تبخال تناسلی یا همان هرپس ژنیتال اطلاعت کسب کنید.
در ادامه مطلب ابتدا در خصوص عامل بیماری که ویروس هرپس سیمپلکس است مطالبی را عنوان خواهیم کرد و در نهایت به علائم ، راه های پیشگیری و نحوه انتقال و شکل درمان خواهیم پرداخت.
خب در ابتدا ببینیم اصلا تبخال تناسلی چیست؟
اگر با کسب اطلاعات از طریق ویدئو راحت تر هستید، ویدئوی زیر که توسط کلینیک فوق تخصصی دکتر دیانا حسینی ترجمه و زیرنویس شده به شما اطاعات کاملی در خصوص بیماری تبخال تناسلی را خواهد داد.
تبخال یک بیماری شایع مقاربتی (STD) است که توسط ویروس هرپس سیمپلکس (HSV) ایجاد میشود. ویروس هرپس می تواند باعث زخم یا تاول دردناک در دهان یا ناحیه تناسلی ، چشم ها و دست ها شود.
ما با دو نوع ویروس هرپس سیمپلکس مواجه هستیم : HSV-1 یا همان هرپس سیمپلکس نوع یک و HSV-2 یا هرپس سیمپلکس نوع دو.
خب حالا تفاوت دو ویروس HSV-1 و HSV-2 با هم در چیست ؟
HSV-1 به طور معمول با تبخال دهان همراه است و اغلب مسئول ایجاد تبخال در ناحیه دهان است، در حالی که HSV-2 عمدتا با تبخال تناسلی مرتبط است و زخم ها و تبخال های ناحیه تناسلی را ایجاد میکند.
با این حال، هر یک از انواع ویروس تبخال میتواند هم ناحیه دهان و هم ناحیه تناسلی را آلوده کند. یعنی به طور مثال ممکن با مواجهه با ویروس هرپس نوع 2 ، علاوه بر ناحیه تناسلی چشم ها ، دهان و دست ها هم درگیر شوند.
تبخال بسیار مسری است و میتواند از طریق تماس پوست به پوست مانند بوسیدن یا تماس جنسی منتقل شود.
بعضی از افراد مبتلا به این بیماری در عین مبتلا بودن علائمی از خود نشان نمیدهند ، این افراد هم میتوانند عامل انتقال ویروس هرپس تناسلی یا بیماری تبخال به دیگران باشند.
به این نکته توجه داشته باشید که :
پس از آلوده شدن، ویروس هرپس تا آخر عمر در بدن باقی می ماند و می تواند در هر زمانی دوباره فعال شود و علائم بیماری را مجددا بروز دهد. عملا هیچ درمانی برای تبخال تناسلی وجود ندارد، اما رعایت بعض نکات که در ادامه به آنها اشاره خواهیم کرد و همچنین بعضی داروهای ضد ویروس می توانند به کاهش علائم و کم شدن تعداد دفعات شیوع و عود مجدد بیماری کمک کنند.
برای جلوگیری از انتقال تبخال، رابطه جنسی ایمن و اجتناب از تماس جنسی با فردی که شیوع تبخال فعال دارد، مهم است.
گرچه که رعایت این نکته هم ممکن است به طور کامل از ما در مقابل ابتلا به بیماری هرپس محافظت نکند اما حداقل احتمال ابتلا را به مقدار قابل توجهی کاهش میدهد.
استفاده از کاندوم و سدهای دندانی (برای محافظت از مخاط دهان از آلوده شدن به ویروس هرپس) نیز می تواند به کاهش خطر انتقال کمک کنند.
اگر علائم تبخال دارید، این نکته مهم است که برای تشخیص و شروع برنامه درمانی مناسب به پزشک مراجعه کنید.
دکتر دیانا حسینی فوق تخصصی جراحی سرطان های زنان در مشهد میتوانند در مسیر تشخیص و رفع علائم و درمان بیماری هرپس تناسلی همراه شما باشند.
با مراقبت مناسب، و انجام درمان های صحبح و نکاتی که در این زمینه اهمیت دارد ، افراد مبتلا به تبخال می توانند زندگی طبیعی و سالمی داشته باشند.
آیا راهی وجود دارد که از ابتلای ما به بیماری تبخال جلوگیری کند یا حداقل درصد احتمال ابتلا را کاهش دهد ؟
بله ، در ادامه اقداماتی که می توانید برای جلوگیری از تبخال انجام دهید را مرور میکنیم :
رابطه جنسی ایمن داشته باشید:
موثرترین راه برای جلوگیری از انتقال تبخال، رابطه جنسی ایمن است. این به معنای استفاده از کاندوم در طول فعالیت جنسی است، زیرا می تواند به کاهش خطر انتقال کمک کند. به این نکته توجه داشته باشید که احتمال ایتلا را کاهش میدهد اما از ما به طور 100 درصد محافظت نمیکند.
تعداد شرکای جنسی خود را محدود کنید:
هر چه تعداد شرکای جنسی بیشتر باشد، خطر انتقال و ابتلا به بیماری تبخال هم بیشتر می شود. بنابراین مهم است که تعداد شرکای جنسی خود را محدود کنید و به سابقه فعالیت جنسی آنها توجه کنید.
اجتناب از تماس جنسی در طول شیوع:
هنگامی که فردی بیماری و زخم فعال دارد بیشترین احتمال انتقال ویروس به دیگران را در این حالت خواهد داشت . در این حالت ویروس بیشتر مسری است و احتمال آلوده کردن دیگران هم بیشتر است. اجتناب از تماس جنسی در این مواقع می تواند به کاهش خطر انتقال کمک کند.
واکسن بزنید:
واکسنی برای ویروس هرپس سیمپلکس نوع 2 در دسترس است و اگرچه به طور 100٪ موثر نیست، اما میتواند خطر انتقال را کاهش دهد.
از دست زدن به نواحی آلوده اجتناب کنید:
اگر تبخال دارید، مهم است که از دست زدن به نواحی شیوع و رخم های فعال خودداری کنید و برای جلوگیری از انتشار ویروس، دست های خود را مرتب بشویید.
ناحیه ی آلوده بدن را تمیز نگه دارید:
تمیز و خشک نگه داشتن ناحیه عفونی میتواند به کاهش خطر انتقال و به حداقل رساندن علائم شیوع تبخال کمک کند. عوض کردن مرتب لباس های زیر نیز میتواند به کاهش احتمال انتقال کمک کند.
این نکته را به یاد داشته باشید که، ممکن است تبخال داشته باشید و توانایی انتقال بیماری تبخال به دیگران را هم داشته باشید اما از آن بی اطلاع باشید.
بنابراین اگر به موضوعی شک دارید یا علائم خفیفی از خود نشان میدهید بهترین کار مراجعه به پزشک و انجام معاینات و آزمایشات است . تشخیص و درمان به موقع میتواند به جلوگیری از گسترش تبخال و کاهش شدت شیوع کمک کند.
کلینیک فوق تخصصی و لیزر درمانی دکتر دیانا حسینی ، فوق تخصص زنان در مشهد در مسیر بازیابی سلامتی و انجام دقیق معاینات تشخیصی برای درمان تبخال تناسلی در مشهد در کنار شما خواهد بود.
ویروس هرپس تناسلی میتواند باعث بروز تاول ها یا زخم های دردناک روی پوست، دهان، ناحیه تناسلی یا چشم شود.
در حال حاضر هیچ درمان کاملی برای بیماری تبخال وجود ندارد، اما درمان های موثری برای کاهش علائم و کاهش دفعات و شدت شیوع بیماری وجود دارد.
داروهای ضد ویروس اصلی ترین درمان تبخال هستند. این داروها باعث کاهش سرعت تکثیر ویروس شده و در نتیجه مدت شیوع و شدت علائم بیماری تبخال تناسلی را کاهش میدهند.
علاوه بر داروهای ضد ویروس، تعدادی درمان خانگی نیز وجود دارد که می تواند به کاهش شیوع و درمان سریعتر بیماری تبخال کمک کند.
تمیز و خشک نگه داشتن ناحیه آسیب دیده و زخم شده، استفاده از کمپرس سرد روی زخم ها و تاول ها و پرهیز از عوامل تحریک کننده مانند لباس های تنگ می تواند به تسکین علائم و تسریع روند بهبودی کمک کند.
دوری از استرس و داشتن آرامش و خود مراقبتی از موارد مهم درمان تبخال هستند.
استرس با افزایش ترشح کورتیزول و در نتیجه سرکوب سیستم ایمنی میتواند باعث عود مجدد یک بیماری نهفته شود، بنابراین این نکته بسیار مهم است که از تکنیکهای تمدد و آرامش اعصاب، مانند مدیتیشن یا یوگا استفاده کنید تا به کاهش استرس و جلوگیری از عود مجدد بیماری کمک کنید.
همچنین رابطه جنسی ایمن برای جلوگیری از انتقال ویروس تبخال تناسلی به دیگران بسیار مهم است که در بالا نکات مربوط به آن را توضیح دادیم.
برای یادآوری و مرور مجدد ، استفاده از کاندوم و اجتناب از تماس جنسی در طول روزهای فعال بیماری از نکات بسیار مهم در پیشگیری از این بیماری است.
معاینات منظم و مراجعه به پزشک متخصص جهت بررسی دقیق و نظارت بر روند بیماری به شما این اطمینان را میدهد که برنامه درمانی شما موثر است و هر گونه تغییر در وضعیت شما زود تشخیص داده خواهد شد و می تواند به سرعت برطرف شود.
دکتر دیانا حسینی فوق تخصص جراحی سرطان های زنان در مشهد در مسیر بازیابی سلامتی و حصول بهترین نتیجه درمان و انجام معاینات دقیق در کنار شما خواهند بود.
همانطور که در ابتدا هم گفتیم ، تبخال تناسلی یک بیماری بسیار مسری است که می تواند از طریق تماس مستقیم پوست به پوست منتقل شود.
در این جا به روش های مختلف انتقال ویروس تبخال و اقداماتی که می توانید برای جلوگیری از انتشار ویروس انجام دهید خواهیم پرداخت.
گفتیم که دو نوع ویروس هرپس سیمپلکس نوع 1 (HSV-1) و نوع 2 (HSV-2) وجود دارد.
HSV-1 معمولاً مسئول تبخال دهان است، در حالی که HSV-2 معمولاً مسئول تبخال تناسلی است. با این حال، هر دو نوع می توانند دهان یا ناحیه تناسلی را آلوده کنند.
تبخال در درجه اول از طریق تماس مستقیم پوست به پوست با فرد آلوده منتقل میشود. این انتقال میتواند در هنگام تماس جنسی، بوسیدن، یا به اشتراک گذاشتن وسایل شخصی مانند حوله یا تیغ رخ دهد. همینجا از فرصت استفاده میکنیم و اهمیت استفاده فردی و عدم اشتراک وسایل بهداشتی شخصی را یادآور میشویم.
نکته مهم این است که ویروس بیماری تبخال تناسلی میتواند در حین زایمان از مادر به نوزادش منتقل شود. البته این انتقال در صورتی که مادر در شرایط فعال بیماری باشد احتمال بیشتری دارد . یعنی یا مادر جدیدا آلوده شده است یا بیماری گذشته دوباره عود کرده و وارد فاز فعال شده است.
مجدد این نکته مهم را یادآوری میکنیم که ویروس تبخال در صورت عدم وجود علائم قابل مشاهده باز هم قابل انتقال است. یعنی حتی اگر یک فرد آلوده هیچ زخم قابل مشاهده ای نداشته باشد، باز هم میتواند ویروس را به دیگران منتقل کند.
برای جلوگیری از گسترش تبخال، رابطه جنسی ایمن با استفاده از کاندوم مهم است.
همچنین مهم است که از تماس صمیمی و نزدیک که باعث تماس پوست به پوست با فردی که در حال حاضر درگیر حالت فعال بیماری تبخال است اجتناب کنیم .
بیماری تبخال تناسلی یک بیماری مزمن و طولانی است که می تواند باعث شیوع و عودهای مکرر شود.
در این قسمت از بحث به مفهوم عود و بهبودی در تبخال و عواملی که میتوانند بر فراوانی و شدت شیوع آن تأثیر بگذارند، خواهیم پرداخت.
عود مجدد بیماری در تبخال به عود و بروز مجدد علائم پس از یک دوره بهبودی اشاره دارد.
در حقیقت بهبودی دوره ای است که هیچ علامتی وجود ندارد یا علائم بسیار خفیفی وجود دارد.
در افراد مبتلا به تبخال، عود می تواند اغلب یا به ندرت رخ دهد و می تواند از خفیف تا شدید متغیر باشد.
فراوانی و شدت شیوع مجدد بیماری تبخال تحت تاثیر عوامل مختلفی قرار دارد ، مانند :
فشار روانی:
استرس میتواند با ترشح کورتیزول سیستم ایمنی بدن را تضعیف کند و باعث عود مجدد بیماری تبخال شود.
تغییرات هورمونی:
تغییرات هورمونی، مانند تغییراتی که در دوران قاعدگی، بارداری یا یائسگی رخ میدهد، نیز میتواند باعث شیوع مجدد و بروز دوباره ی علائم بیماری تبخال شود.
عملکرد سیستم ایمنی:
افرادی که سیستم ایمنی ضعیفی دارند عودهای با دفعات زیادتر و شدت بیشتر نسبت به دیگران را تجربه میکنند. همینجا یادآور میشویم که تغذیه صحیح و سیستم ایمنی سالم بدن به کاهش شدت و تعداد دفعات بیماری کمک بسیاری میکند.
عفونت ها:
سایر عفونت ها، مانند سرماخوردگی یا آنفولانزا، می توانند سیستم ایمنی بدن را تضعیف کرده و باعث شیوع و عود بیماری تبخال شوند.
قرار گرفتن در معرض اشعه ماوراء بنفش:
قرار گرفتن طولانی در معرض اشعه ماوراء بنفش، مانند نور خورشید، میتواند در برخی از افراد مبتلا به ویروس تبخال باعث عود مجدد بیماری و بروز دوباره علائم شود.
فعالیت جنسی:
فعالیت جنسی زیاد میتواند در برخی از افراد مبتلا به تبخال تناسلی باعث شیوع بیماری شود.
دوباره یادآوری میکنیم که تقریبا هیج درمان قطعی برای تبخال وجود ندارد، اما مصرف بعضی داروها و رعایت بعضی نکات به کاهش شدت و دفعات عود بیماری کمک بسیاری میکند.
این داروها همچنین میتوانند خطر انتقال بیماری به شریک جنسی را هم کاهش دهند. علاوه بر این، اصلاح شیوه زندگی، مانند کاهش استرس و اجتناب از محرکها، میتواند به کاهش دفعات شیوع بیماری کمک کند.
مقالات مربوط به درمان زگیل تناسلی با لیزر :

مطالعه کیس ریپورت در سال 2020 توسط Paula Gutierrez و همکاران درباره درمان زگیل تناسلی با لیزر در یک بیمار 18 ساله انجام شد.
- بیمار با عوارض ناشی از زگیل تناسلی اطراف مجرای ادرار مراجعه کرد.
- با توجه به محل و علائم، برداشتن فوری زگیل تناسلی ضروری بود.
- بر روی بیمار ابلیشن لیزر CO2 انجام شد.
- هیچ نشانه ای از عود در پیگیری 6 ماهه مشاهده نشد.
در نتیجه ی این مطالعه این طور بیان شد که : در مواردی که برداشتن فوری زگیل تناسلی مورد نظر است و برداشتن جراحی توصیه نمیشود، ابلیشن لیزر CO2 به عنوان یک روش درمانی موثر برای زگیل های تناسلی در نظر گرفته میشود.
مطالعه دیگری در سال 2001 توسط Ute Müller و همکاران درباره درمان زگیل تناسلی با لیزر و میزان اثربخشی آن انجام شد.
در این مطالعه 280 مرد و 157 زن تحت درمان زگیل تناسلی با لیزر قرار گرفتند.
در نتیجه این مطالعه اینطور بیان شد که : استفاده از لیزر در درمان زگیل تناسلی به کاهش میزان عود کمک کرده است. تشخیص های مناسب قبل از درمان منجر به نتایج بهتر میشود. پذیرش بیماران برای درمان با لیزر زیاد است زیرا اغلب میتوان آنها را به عنوان سرپایی درمان کرد. درمان زگیل تناسلی با لیزر فقط ناراحتی جزئی را برای بیماران ایجاد میکرد و نتایج از لحاظ زیبایی و عدم ایجاد اسکار قابل قبول بود.
سوالات رایج درباره زگیل تناسلی و پاسخ آنها از دکتر دیانا حسینی :
شکل زگیل تناسلی در زنان چگونه است؟
زگیل ها معمولاً به صورت یک برآمدگی کوچک یا گروهی از برجستگی ها در ناحیه تناسلی ظاهر میشوند. زگیل های تناسلی گوشتی هستند و به شکل صاف و یا مانند گل کلم برآمدگی به نظر برسند. برخی از زگیل های تناسلی آنقدر کوچک هستند که نمیتوانید آنها را ببینید.
زگیل تناسلی در زنان چه شکلی است؟
زگیل تناسلی شبیه برجستگی هایی به رنگ پوست یا سفید است که روی فرج، واژن، دهانه رحم، کیسه بیضه یا مقعد ظاهر میشود. زگیل های تناسلی به نوعی شبیه تکه های کوچک گل کلم هستند. ممکن است فقط یک زگیل داشته باشید اما گاهی تعدادشان زیاد میشود و یک دسته از آنها روی پوست ظاهر میشوند. اندازه زگیل ها میتواند بزرگ یا کوچک باشد. ممکن است خارش داشته باشند، اما بیشتر اوقات درد ندارند.
اولین علائم زگیل تناسلی در زنان چیست؟
علامت اصلی ویروس زگیل تناسلی، تودههای کوچک و همرنگ پوست هستند که در ناحیه تناسلی یا اطراف آن ظاهر میشوند. زائده ها میتوانند در کنار هم جمع شوند و شکلی شبیه گل کلم ایجاد کنند همان طور که گفتیم زگیل تناسلی گاهی باعث خارش یا التهاب نیز میشود.
آیا زگیل تناسلی شکل نامنظم دارد؟
تفاوت زگیل تناسلی با پاپول های ناحیه تناسلی در چیست؟
پاپول های آلت تناسلی مرواریدی کوچک، براق و نسبتاً یکنواخت هستند. پاپول ها سفید یا گوشتی هستند و شبیه دانه های سر سفید هستند. زگیل تناسلی به رنگ گوشتی هستند و شکل نامنظمی دارند و اغلب به صورت خوشه ای رشد میکند. زگیل ها هم میتوانند بافت نرمی داشته باشند یا خشن و سخت باشند.
چه چیزی را میتوان با زگیل تناسلی در زنان اشتباه گرفت؟
Molluscum contagiosum را میتوان با زگیل تناسلی یا جوش اشتباه گرفت. در صورت مشاهده هر گونه ضایعات غیرعادی پوستی، توصیه میشود برای تشخیص دقیق به پزشک مراجعه کنید.
چگونه ابتلا به زگیل تناسلی تشخیص داده میشود؟
زگیل تناسلی اغلب بر اساس ظاهر تشخیص داده میشود. اما گاهی اوقات ممکن است بیوپسی و تست HPV لازم باشد.
چگونه میتوانم مطمئن شوم که زگیل تناسلی دارم؟
پزشک شما باید شما را معاینه کند تا ببیند آیا زگیل دارید تا مطمئن شود. زگیل ها ممکن است ماه ها یا سال ها پس از تماس جنسی ظاهر شوند. گاهی اوقات، زگیل تناسلی میتواند در داخل واژن شما ایجاد شود و به سختی قابل تشخیص باشد. شما همچنین ممکن است علائمی داشته باشید که شبیه زگیل تناسلی هستند اما ظاهراً چیز دیگری هستند.
زگیل تناسلی بافت سخت دارد یا نرم؟
زگیل تناسلی زائده های نرمی هستند که عموماً به رنگ گوشت هستند. آنها ممکن است مسطح، برجسته یا به شکل گل کلم باشند (اگر به صورت خوشه رشد کنند).
زگیل تناسلی معمولا از کجا شروع میشود؟
زگیل تناسلی رشد نرم روی پوست و غشاهای مخاطی اندام تناسلی است. آنها ممکن است در آلت تناسلی، فرج، مجرای ادرار، واژن، دهانه رحم و اطراف و در مقعد یافت شوند. زگیل تناسلی از طریق تماس جنسی پخش میشود.
چه مدت طول میکشد تا زگیل تناسلی در یک خانم ظاهر شود؟
بر اساس CDC، حداقل 50 درصد از مردان و زنان فعال جنسی در مقطعی از زندگی خود به عفونت HPV تناسلی مبتلا میشوند. پس از اینکه فردی به ویروس HPV آلوده شد، ممکن است یک تا سه ماه (یا در برخی موارد بیشتر) طول بکشد تا زگیل ظاهر شود. برخی از افرادی که مبتلا به HPV شده اند هرگز به زگیل مبتلا نمیشوند.
علامت های زگیل تناسلی چیست؟
اگر این علائم را تجربه میکنید، ممکن است زگیل تناسلی داشته باشید:
- ضایعات گوشتی یا خاکستری در اطراف واژن، مقعد یا بالای ران شما.
- رشد ضایعات پوستی شبیه گل کلم.
- این ضایعات ممکن است در نواحی درونی تر رشد کنند.
- خارش یا خونریزی از واژن یا مقعد.
- تغییرات در جریان ادرار.
آیا زگیل تناسلی صاف است یا برجسته؟
زگیل های تناسلی می توانند برآمدگی های گرد یا پلاک های مسطح باشند. آنها ممکن است صاف یا خشن باشند. زگیل ها ممکن است در نواحی مودار یا چین های پوست پنهان شوند. زگیل تناسلی به طور کلی بدون درد است اما ممکن است خارش یا التهاب ایجاد کنند. در مردان، زگیل تناسلی ممکن است در کیسه بیضه، روی ساقه آلت تناسلی و در نوک آلت تناسلی و اطراف آن دیده شود.
آیا میتوانم زگیل تناسلی را خودم درمان کنم؟
زگیل تناسلی باید توسط پزشک معالجه شود. سعی نکنید خودتان زگیل را درمان کنید. زگیل ها را میتوان برداشت، اما خود عفونت ویروسی قابل درمان نیست. ویروس در داخل پوست شما زندگی میکند.
زگیل تناسلی چقدر طول میکشد؟
زگیل تناسلی در بین بیماران متفاوت است. زگیل تناسلی ممکن است خود به خود یا با درمان از بین برود. حضور زگیل ها روی پوست میتواند از چند ماه تا سالها (با یا بدون درمان) طول بکشد ما اکثر زگیل ها 2 سال طول میکشد تا از بین بروند. تقریباً 30 درصد از تمام زگیل ها در 4 ماه اول عفونت فروکش میکنند.
آیا زگیل تناسلی در زنان دردناک است؟
زگیل تناسلی معمولاً بدون درد است، اما ممکن است ناراحت کننده باشد و باعث درد خفیف، خارش یا خونریزی شود. اگر به دلیل اصطکاک تحریک شوند، احتمال آسیب دیدگی یا خونریزی بیشتر است. این مشکل میتواند ناشی از فعالیت جنسی، بریدن یا چیدن زگیل یا پوشیدن لباس های تنگ باشد.
هر چند وقت یک بار زگیل تناسلی خود را نشان میدهد؟
حدود 30 درصد از زگیل های تناسلی در عرض چهار ماه پس از ظهور اولیه ناپدید میشوند. اکثر زگیل های تناسلی طی سه ماه پس از اتمام درمان اولیه عود میکنند، حتی اگر درمان به درستی دنبال شود.
با زگیل تناسلی چه کاری نباید انجام داد؟
زگیل ها را نخراشید. تا زمان بهبود کامل زگیل از فعالیت جنسی خودداری کنید. در حین مقاربت از کاندوم استفاده کنید. کاندوم میتواند خطر ابتلا به زگیل تناسلی را کاهش دهد، اما زگیل میتواند از مناطقی که با کاندوم پوشانده نشده است پخش شده و به افراد سالم منتقل شود.
سریع ترین راه برای از بین بردن زگیل تناسلی چیست؟
اگر به زگیل تناسلی مبتلا شده اید، دکتر دیانا حسینی چندین گزینه برای درمان دارند. سریعترین و موثرترین راه برای از بین بردن زگیل تناسلی از طریق لیزر درمانی است. راه های دیگر درمان زگیل تناسلی جراحی، الکتروکوتر و سوزاندن زگیل ها و کرایوتراپی یا منجمد کردن آنها با نیتروژن مایع است.
آیا میشود زگیل تناسلی را نادیده گرفت؟
اگر زگیل تناسلی را نادیده بگیرید چه اتفاقی می افتد؟
نادیده گرفتن زگیل تناسلی میتواند منجر به بزرگتر شدن آنها شود که این قضیه باعث دشوارتر شدن فرآیند درمان میشود. همچنین اگر بدانید زگیل تناسلی دارید، حتی اگر آنقدر کوچک باشند که شریک زندگی شما نتواند آنها را ببیند، علاوه بر این که ممکن است بر اعتماد به نفس جنسی شما تأثیر بگذارد، باعث انتقال HPV به او نیز میشوید. لذا به محض این که شک کردید که ممکن است زگیل تناسلی داشته باشید به پزشک مراجعه کنید.
زگیل تناسلی با لمس چه حسی دارد؟
زگیل تناسلی معمولاً به شکل برجستگی های کوچکی به قطر تقریباً دو تا سه میلی متر است و گاهی اوقات شبیه گل کلم های مینیاتوری توصیف میشود. آنها معمولاً هیچ دردی ندارند و ناراحتی ایجاد نمیکنند. از نظر ظاهری قرمز، قهوه ای یا رنگ پوست هستند و ممکن است نرم یا سفت باشند.
آیا زگیل تناسلی مشکل بزرگی است؟
به همسرتان بگویید راه هایی برای جلوگیری از ابتلا به زگیل تناسلی در حین رابطه جنسی وجود دارد. همچنین میتوانید به او یادآوری کنید که زگیل تناسلی همیشه باعث سرطان یا سایر مشکلات جدی سلامتی نمی شود و چنان چه درمان به موقع و صحیح برایتان انجام گیرد میتوانید از شر آن راحت شوید.
اگر زگیل تناسلی دارم باید نگران باشم؟
زگیل تناسلی معمولاً به خودیه خود هیچ عارضه جدی برای سلامتی ایجاد نمکند. در حقیقت سویه HPV که باعث ایجاد زگیل تناسلی میشود از انواع کم خطر است. سویه های HPV که باعث سرطان میشوند با سویه هایی که باعث زگیل تناسلی میشوند متفاوت است. اما از آنجا که ممکن است هم به سویه کم خطر و هم به سویه پرخطر مبتلا باشید لازم است که در صورت مشاهده زگیل تناسلی به پزشک مراجعه کنید.
کمبود چه ویتامینی باعث ایجاد زگیل میشود؟
البته که عامل ابتلا به زگیل تناسلی کمبود ویتامین نیست. اما مطالعات نشان میدهد که افرادی که سطح B12 بسیار پایین تری دارند بیشتر برای ابتلا به زگیل تناسلی مستعد هستند. چندین مطالعه نیز نشان میدهد که روی در بهبود و پاکسازی زگیل از پوست میتواند کمک کننده و موثر باشد.
HPV در زنان چقدر طول می کشد؟
در بعضی مواردHPV خود به خود در عرض دو سال بدون مشکل سلامتی از بین می رود. اما زمانی که HPV از بین نرود، می تواند باعث مشکلات سلامتی مانند زگیل تناسلی و سرطان شود. زگیل تناسلی معمولاً به صورت یک برآمدگی کوچک یا گروهی از برجستگی ها در ناحیه تناسلی ظاهر می شود.
"تمامی مطالب این صفحه از لحاظ علمی توسط دکتر دیانا حسینی تایید شده است."